Das lange Ende der Pandemie
Seuchenkolumne. Nachrichten aus der vervirten Welt 914
Abonnieren Sie Armin Thurnhers Seuchenkolumne:
Pandemien haben keinen offiziellen Endpunkt wie Fußballspiele. Deswegen ist die Nachspielzeit der Pandemie nicht begrenzt. Epidemiologe Robert Zangerle vergleicht Covid mit Influenza, um den Unterschied von Endemie, Epidemie und Pandemie zu zeigen. Außerdem ist der Vergleich auch in Bezug auf die Zusammensetzung von Impfstoffen interessant. Und er widmet sich der China-Frage: ist es sinnvoll, Flugpassagiere zu testen, und müsste man von China nicht ganz anderes verlangen? A. T.
»Medienschelte? Die deutsche Tageszeitung Der Tagesspiegel hat am 26. Dezember für Furore gesorgt, weil er die Schlagzeile „Nach meiner Einschätzung ist die Pandemie vorbei“ in einer Art Ankündigung eines Gesprächs mit Christian Drosten, dem Leiter der Virologie an der Berliner Charité, unter tatkräftigster Unterstützung der meisten Medien durch alle Dörfer bis in den letzten Herrgottswinkel trieb. Wenn Christian Drosten das so sagt, ist das Echo und der Jubel auch in Österreich gewohntermaßen groß, schließlich kann man hier auf eine bereits stolze Geschichte im Beenden der Pandemie zurückblicken. Wieso ist aber dann im Allgemeinen keine so richtige Freude über das Ende der Pandemie aufgekommen? Erhebliche Grippe- und RSV Welle und Covid, alles andere als zurückgedrängt, ein sehr belastetes Gesundheitssystem, erstmalig Medikamentenknappheit, die alle spürten (ist seit gut 20 Jahren ein Phänomen, das eigenartigerweise der Öffentlichkeit verborgen blieb), Ungewissheit über die Bedeutung des gewaltigen Ausbruchs von Covid in China (nach nahezu abrupter Beendigung von ZeroCovid) – das ist allesamt nicht erfreulich. Und last but not least haben vielleicht viele Menschen verstanden, was Christian Drosten wirklich gesagt hat: „Wir erleben in diesem Winter die erste endemische Welle mit SARS-CoV-2, nach meiner Einschätzung ist damit die Pandemie vorbei“. Er hat also eine Einordnung der geänderten Covid Situation vorgenommen. Klartext: Covid ist nicht weg. Die Überschrift des Gesprächs am 27. Dezember klang denn auch nicht so euphemistisch: „Die Notsituation in den Kliniken wird quälend lange dauern“. Zuletzt hat Drosten klargestellt, dass sich das Ende der Pandemie nicht vorab ankündigen lasse.

Hat Christian Drosten recht? Ja, aber. Ein Blick zurück in die Diskussion von Anfang 2022 hilft ein bisschen, die Begrifflichkeiten einzuordnen. Die im Vergleich zur Virusvariante Delta weniger krankmachende Virusvariante Omikron entfachte durch nichts gedeckte Wunscherzählungen von der unhaltbaren Vorstellung, dass Viren ihre Wirte verschonen („nicht töten“), um in ihrer Entwicklung besser übertragbar zu bleiben, und dass sie deshalb zunehmend weniger virulent werden bis hin zur verfrühten „harmlosen“ Endemie.
Im Februar 2022 stand in dieser Kolumne:
„Ein hartnäckiger Mythos. SARS-CoV-2 kann endemisch und harmlos werden. Muss es aber nicht. Pandemien haben aber keinen offiziellen Endpunkt, an dem jemand kommt, klingelt und verkündet: ,So, alles ist vorbei, zurück an die Arbeit‘, Jubel, Feuerwerk, ,Freedom Day‘. Endemisch, aus dem Altgriechischen éndēmos, bedeutet: Eine Infektionskrankheit zirkuliert langfristig in einem Volk. Nun fragen Sie sich natürlich, wann genau die Pandemie (überall im Volk) endet und wann die Endemie beginnt. Dazu gibt es keine naturwissenschaftliche Definition. Die Endemie ist ebenso ein soziologisches und politisches Konzept, wie ein epidemiologisches. Anthony Fauci definierte ,Endemie‘ im Jänner 2022 so: ,Die nicht zerstörende, nicht Unruhe stiftende (non-disruptive) Gegenwart des Virus.‘ Als uns allen vertrautes Beispiel nennt er die Schnupfenviren (Rhinoviren).
So wie Fauci meinen viele Epidemiologen mit Endemie, dass ein Krankheitserreger zwar in der Bevölkerung zirkuliert, aber nicht mehr dieselbe massive Bedrohung verursacht, weil sich das Immunsystem und das Gesundheitssystem daran gewöhnt und darauf eingestellt haben. Was der Erreger tut, ist berechenbarer. Wann SARS-CoV-2 berechenbarer wird, weiß zum aktuellen Zeitpunkt niemand. SARS-CoV-2 kann noch ein paar richtig böse Varianten hervorbringen – oder auch nicht. Den Beginn einer Endemie wird man erst rückblickend bestimmen können. Und auch dann wird es keine Garantie dafür geben, dass garstige Mutationen ausbleiben. Berechenbar heißt nicht harmlos. Endemisch ist also nicht nur das von Fauci genannte Schnupfenvirus. Nein, auch Malaria ist endemisch, allein 600 000 Todesfälle pro Jahr; Polio war vor seiner weitestgehenden Ausrottung endemisch, und die Pocken mit 300-400 Millionen Toten allein im 20. Jahrhundert waren es auch. Eine Krankheit, die man erwischen konnte, und an der man eben auch sterben konnte. Und käme sie zurück, wäre sie genauso gefährlich wie damals.“
Seither ist einiges passiert. Der Seuchenkolumne vom Februar 2022 konnte also am 24. Dezember entgegen gehalten werden: „Aber es ist noch nicht vorbei, die nächste Corona-Welle kann jederzeit kommen, auch wenn das jetzt nicht das Wahrscheinlichste ist. So viel haben wir seit Omikron gelernt. Es ist nahezu unmöglich geworden, die Risiken für weitere Wellen einzuschätzen. Das hat nicht nur mit dem trickreichen SARS CoV-2 zu tun, sondern auch mit der komplexen Immunität der Bevölkerung. Die Menschen sind entweder ein- bis mehrfach geimpft und/oder ebenso häufig infiziert gewesen, sodass die daraus erwachsene Immunität diverser kaum sein könnte. Außerdem lässt sich das Virus gerade nichts durchschlagend Neues mehr einfallen, weshalb keine gefährliche Corona-Wellen in unmittelbarer Sicht sind. Die Abwasserdaten aus Tirol zeigen einen Rückgang des Anstieges, zum Jahresende könnte ein vorübergehender Maximalwert erreicht werden.“ Genauso ist es gekommen, mehr darüber in der nächsten Kolumne.
Grippeviren sind auch weit verbreitete endemische Viren, für welche es Behandlungsmöglichkeiten (Spoiler: man wünschte sich bessere) und einen jährlichen Impfstoff gibt (Spoiler: detto). Es kann jedoch zu Ausbrüchen von Grippe kommen, die zu einer Epidemie führen können, die sich gelegentlich zu einer Pandemie ausweiten können, wie es im 20. Jahrhundert 1918, 1957 und 1968 der Fall war. Die letzte Pandemie war die H1N1-Grippe-Pandemie 2009, fälschlich oft „Schweinegrippe“ genannt. Obwohl die Auswirkungen der Grippe von Jahr zu Jahr sehr unterschiedlich sein können, stellt sie jedes Jahr eine erhebliche Belastung für die Gesundheit der Menschen und führt in vielen Ländern der Nordhalbkugel auch zu erheblicher, wenngleich oft kurzer Belastung im ambulanten und stationären Gesundheitssystem. Die Schwankungen der Zahl der Todesfälle können beträchtlich sein, wie eine Auflistung der geschätzten Todesfälle der letzten Jahre in Österreich und Dänemark (zwei Drittel der Bevölkerung Österreichs) zeigt.
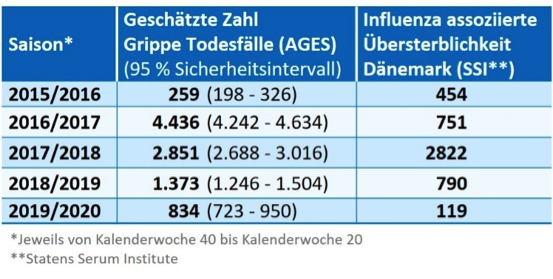
Menschen können an Influenza sterben, ohne dass diese Diagnose zu ihren Lebzeiten gestellt wurde, z.B. bei Bewohnern von Pflegeheimen. Daher wird die Zahl der Todesfälle durch Grippe mit Hilfe der Übersterblichkeit in der Allgemeinbevölkerung anhand statistischer Modelle, die auf historischen Daten beruhen (Übersterblichkeit = beobachtete Sterblichkeit minus erwartete Sterblichkeit) geschätzt. Durch den Vergleich der Übersterblichkeit mit Informationen über die Influenzaaktivität (Positivitätsrate in Tests, Inzidenz der Influenza Like Illness – ILI) lässt sich zudem abschätzen, wie groß der Anteil der Übersterblichkeit ist, der auf die Influenza zurückgeführt werden kann. Wobei, vereinfacht ausgedrückt, die Übersterblichkeit im Winter der Influenza zugeordnet wird (wurde), obwohl sich darunter auch Todesfälle durch Erreger anderer respiratorischer Infektionen befanden (die jedoch eine wesentlich kleinere Zahl darstellen).
Den ersten bisher ungewohnten Konflikt zweier konkurrierender Infektionen hat man im Winter 2019/2020 beobachten können. Ungewöhnlich war dann das abrupte Ende der Grippesaison unmittelbar nach der Einführung präventiver Maßnahmen zur Eindämmung der Ausbreitung des neuartigen Coronavirus. Ebenfalls ungewöhnlich war, dass die normalen Influenza-Überwachungsprogramme aufgrund einer Überschneidung der Symptome von Influenza und Covid „gestört“ wurden. So ist es möglich, dass in Österreich wenige Todesfälle im März fälschlich als Grippefälle gewertet wurden, weil die ILI Aktivität in Woche 11-13 von Covid-Patienten hätte stammen können . Dies ist methodisch interessant, aber von der Gesamtbeurteilung her unwesentlich.
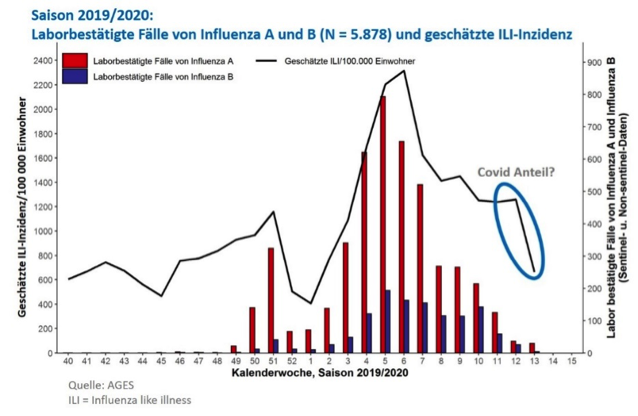
In der jetzigen Saison zirkulieren sowohl Grippeviren als auch SARS-CoV-2 stark. Um die jeweiligen Anteile an der Übersterblichkeit beurteilen zu können, wurden die statistischen Modelle inzwischen angepasst (wiederum maßgeblich vom dänischen Statens Serum Institut). Das ist für Public Health natürlich sehr wichtig, aber auch epidemiologisch-wissenschaftlich sehr interessant.
Wieso ich soweit aushole, statt mich mit den dräuenden Viren in der Variantensuppe zu beschäftigen? XBB* was? BQ,.1* häh? In den Medien (sozial oder sonstwie auffällig) wird – zum Teil atemlos – über die Bedrohung durch die neue Subvariante diskutiert. Menschen, die noch immer die Covid Nachrichten verfolgen, machen sich Sorgen. Menschen, die entschlossen sind, Covid zu ignorieren, schenken dem keine Beachtung. Angesichts dieses Kreislaufs frägt man sich, wie sinnvoll diese Diskussionen sind. Schließlich geht es nicht darum, welcher H3N2-Grippestamm die meisten Erkrankungen verursacht, die in dieser ungewöhnlich frühen Grippesaison in Österreich aufgetreten sind. Das liegt auch daran, dass neue Stämme bestehender Grippeviren uns zwar anfälliger für Infektionen machen, aber sie machen uns nicht wehrlos gegen die Influenza. Das Gleiche gilt für die SARS-CoV-2 Subvarianten – aber das geht in dem ganzen Hin und Her manchmal unter.
Bisher wurden in Österreich in dieser Saison zu über 90% Influenzaviren vom Typ A(H3N2) gefunden. Über die Influenza-A(H1N1)-Pandemie von 1918, vermutlich die tödlichste Pandemie in der Geschichte ist im Rahmen der Diskussionen um die jetzige Covid Pandemie ist sehr breit informiert worden, obwohl das Wissen dazu lückenhaft ist, etwa die vermuteten aber letztlich nicht bewiesenen Langzeitfolgen betreffend. Weniger bekannt ist die Influenza A(H3N2) Pandemie von 1968. Sicher ist, Morbidität und Mortalität der Pandemie 1968 war viel geringer als 1918. Influenza A(H3N2) Virusinfektionen waren in den letzten 50 Jahren zur Hauptursache für saisonale Grippeerkrankungen und Todesfälle infolge Grippe.
Außergewöhnlich war die Saison 2016/2017 mit einem um ca. 4 – 6 Wochen früher als gewohnten Beginn der Influenzavirus-Aktivität. Die ersten sporadischen Influenzavirus-Infektionen traten bereits in der Kalenderwoche 42 (Mitte Oktober) auf, und die beginnende epidemische Ausbreitung der Influenzaviren konnte schon ab der Kalenderwoche 49 nachgewiesen werden. Eine weitere Besonderheit dieser Grippewelle war, dass 95,9% der nachgewiesenen Influenzaviren vom Subtyp A(H3N2) waren, eine Dominanz eines einzigen Influenzavirus Typ/Subtyp von über 90% kommt selten vor. Die genetische/antigene Charakterisierung der zirkulierenden Influenzavirusstämme zeigte zu Beginn der epidemischen Ausbreitung eine gute Übereinstimmung mit den in den Impfstoffen enthaltenen Influenza A(H3N2) Viren. Im Laufe der Saison konnten jedoch A(H3N2)- Driftvarianten (= Mutationen) beobachtet werden, die nicht mehr ausreichend durch den in den Impfstoffen enthaltenen A(H3N2)-Impfstamm abgedeckt wurden. Insgesamt wurden in dieser Saison 4436 Todesfälle durch Grippe geschätzt.
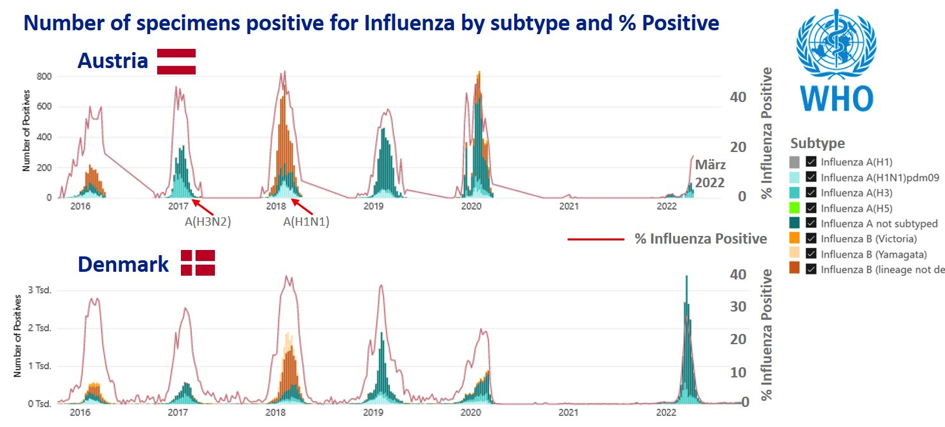
Anders, aber ebenfalls außergewöhnlich die Grippesaison 2017/2018: die beginnende epidemische Virusaktivität wurde erst in der ersten Jännerwoche erreicht, die Positivitätsrate in Kalenderwoche 3 lag bei 66%(!). Die epidemische Aktivität der Influenzaviren ging nur sehr langsam zurück. Erst Anfang April wurde das Ende der Influenzawelle verkündet, wobei vereinzelt Infektionen bis Ende April nachgewiesen werden konnten. Zwei Drittel der nachgewiesenen Influenzaviren waren vom Typ B/Yamagata. Eine Dominanz von Influenza B Viren während und vor allem bereits vom Beginn einer Saison an kommt selten vor. Bei den Influenza A Viren machten die Stämme von Influenza A(H1N1)pdm09 29% aus. Eine weitere Besonderheit dieser Saison war die starke Betroffenheit der Kinder. 35% aller Proben, in denen Influenzaviren nachgewiesen werden konnten, stammten von Kindern zwischen 0 und 14 Jahren (= 14% der Gesamtbevölkerung). Auch besonders schwere Verläufe, die mit einer nekrotisierenden Enzephalitis einhergingen, sind vor allem bei Kindern mit Influenza A(H1N1)pdm09 Viren aufgetreten.
Die genetische/antigene Charakterisierung zeigte 2017/2018 eine gute Übereinstimmung der zirkulierenden Influenza B/Yamagata Viren mit dem in den 4-fach Impfstoffen enthaltenen Impfstamm der B/Yamagata Linie. Im damals noch häufig verwendeten 3-fach Impfstoff war jedoch nur eine Variante der Influenza B Victoria Linie vertreten, B Yamagata war also fehlend. Die in einem geringeren Ausmaß zirkulierenden Influenza A(H1N1)pdm09 und A(H3N2) Viren entsprachen den in den erhältlichen Influenzaimpfstoffen enthaltenen Impfstämmen.
Für die Saison 2022/23 sind gemäß WHO 2 Influenza A und 2 Influenza B Stämme in der Grippeimpfung enthalten:

Für die jetzige Welle scheint die Auswahl gut getroffen worden zu sein, wie Laboruntersuchungen zeigten (klinische Daten sind natürlich noch ausständig). Wie oben ausgeführt, kann sich das während einer Saison aber auch ändern. Hervorgehoben werden soll der B/Victoria Stamm der heurigen Grippeimpfung, der aus Österreich stammt und ein schönes Zeichen dafür ist, dass die Virologie der MedUni Wien ihrer Aufgabe als WHO Referenzlabor mehr als nachkommt.
Was ist der Stand der Grippewelle im Augenblick? Sie läuft mit hoher Aktivität weiter, die sinkende Positivitätsrate von 59% auf 54%, und zuletzt auf 46% muss jedoch sehr vorsichtig interpretiert werden, weil es ferienbedingt weniger Einsendungen im Labor-Sentinelnetzwerk gab. Auch die ILI-Inzidenz wird aufgrund einer kleineren Zahl von meldenden Ärzten beim klinischen Sentinelnetzwerk während der Ferienzeit unterschätzt. Ergebnisse der nächsten Woche sind also sehr wichtig! Vielleicht ist hier der Platz, darauf zu verweisen, dass es an der Zeit wäre, die beiden Sentinelnetzwerke (also Labor und klinisches) zu einem Gemeinsamen zu verbacken. Angeblich will das Gesundheitsministerium jetzt Geld dafür in die Hand nehmen und hat einen entsprechenden Auftrag erteilt.
Und wie sollen nun die Impfstoffe gegen Covid künftig zusammengesetzt werden? Das wird eine der größten gesundheitlichen Herausforderungen des Jahres 2023 sein. Für die Grippe gibt die Weltgesundheitsorganisation zweimal im Jahr Empfehlungen darüber ab, welche Varianten im Impfstoff der jeweiligen Saison in jeder Hemisphäre enthalten sein sollten. Aufgrund der Herstellungs- und Verteilungsfristen werden die Entscheidungen über die Winterimpfstoffe mehr als sechs Monate früher getroffen. Das macht die Auswahl des Impfstoffs zu einem Problem der Vorhersage. Covid wird sich langfristig halten, so dass Wege gefunden werden müssen, den nächsten Schritt von SARS CoV-2 vorhersagen zu können. Das kommende Jahr wird daher der Beginn eines langen Katz-und-Maus-Spiels sein, bei dem Impfstoffaktualisierungen gegen ein sich entwickelndes Virus antreten. Voraussetzung dafür ist die rasche und regelmäßige Einspeisung von Sequenzierungen des Virusgenoms in öffentlich zugängliche Datenbanken. Was jetzt wirklich getan werden muss: jeweils die in einem Land zirkulierenden Virusvarianten kontinuierlich überwachen. Das passiert im Augenblick völlig unzureichend und zudem dauert es zu lange, auch in Deutschland, der Schweiz und Österreich.
Da ist dann der Anreiz für Regierungen zur Symbolpolitik hoch, die kurzerhand eine Testpflicht bei der Abreise für Reisende aus China einführt. Allerdings sind die Details der neuen Regeln in Europa nicht einheitlich. Bei der Einreise soll zusätzlich stichprobenartig getestet werden und/oder es sollen die Abwässer vom Flugzeug und/oder Flughafen untersucht werden. Eine wissenschaftliche Begründung, dass solche Tests uns schützen, gibt es nicht.
Wenn sich eine Epidemie ausbreitet, sind die meisten Infizierten erst vor kurzem angesteckt worden. Das bedeutet auch, dass die Wahrscheinlichkeit, dass sie positiv getestet werden, geringer ist. In der folgenden Abbildung sehen sie eine Schätzung, wer mit einem Test einen Tag vor der Abreise und einem weiteren Tag für die Reise entdeckt werden könnte.
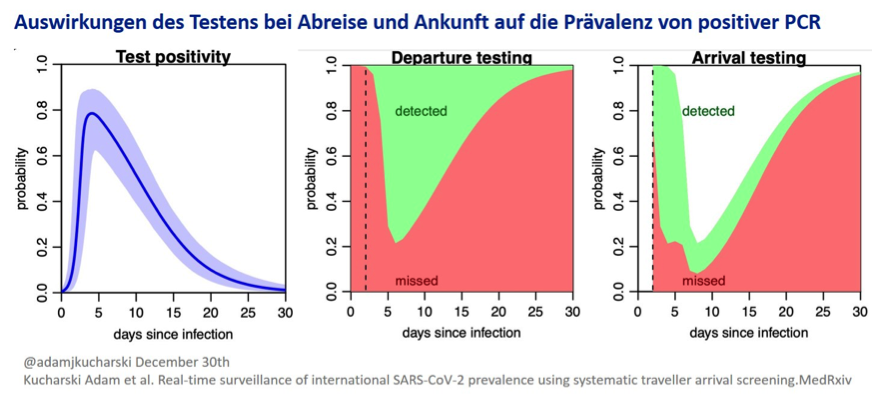
Die offensichtliche Frage, die sich daraus ergibt, lautet: Wie viele Infektionen werden übersehen? Eine Kombination aus Tests vor der Abreise und nach der Ankunft reduziert die Zahl der entgangenen Neuinfektionen, bringt sie aber nicht auf null – es gäbe also immer noch einige Neuinfektionen, zusätzlich zu einer möglicherweise ähnlich großen Epidemie im Inland.
Denn in Europa und anderswo gibt es jeweils so viel eigene Viruszirkulation, dass aus China oder anderen Ländern eingeschleppte Coronaviren die Infektionslage hierzulande nicht spürbar verändern könnten. Kann ein PCR-Test neue Varianten erkennen? Nein. Der Test zeigt relativ sicher, ob eine Person mit SARS-CoV-2 infiziert ist oder nicht. Es ist aber mit einem herkömmlichen PCR-Test nicht möglich, herauszufinden, welche Variante jemand in sich trägt. Dazu müsste bei einer Infektion das Erbgut der Viren sequenziert werden.
Offenbar haben Politiker weltweit große Angst, dass Coronaviren ungehindert ins Land gelangen und die eigene Wählerschaft ihnen dann fahrlässiges Verhalten vorwirft. Man kann es auch salopper und gleichzeitig treffsicherer formulieren: „Ein hochrangiger europäischer Beamter, der nicht namentlich genannt werden wollte, sagte, es handele sich um eine ,politische‘ Entscheidung, da ,Regierungen ihre eigene Bevölkerung schützen wollen‘ . Politisch auch im Sinn einer Retourkutsche, nicht nur wegen der strengen Quarantäne für alle in China Einreisenden, die bis zum 8. Jänner gegolten hat, nein, auch weil China sich bisher nie dazu äußerte, die Testpflicht für die Einreisenden nach China aufzuheben. Wie Du mir, so ich Dir!
Die schwedische Ratspräsidentschaft teilte unmittelbar nach einem Treffen von Gesundheitsexperten der Mitgliedstaaten in Brüssel am 4. Jänner mit, dass die EU-Länder nachdrücklich dazu aufgefordert werden, für alle Reisenden aus China in Richtung Europa vor der Abreise einen negativen Corona-Test vorzuschreiben, der nicht älter als 48 Stunden sein soll. Einig sei man sich darin, das Tragen einer medizinischen oder einer FFP2-Maske an Bord der Flugzeuge zu empfehlen. Mitte des Monats sollten die Maßnahmen überprüft werden. Die Entscheidungen sind für die einzelnen EU-Staaten nicht bindend, gelten jedoch als wichtige Leitschnur. Zusätzlich zur Testpflicht wird nun unter anderem empfohlen, Reisende aus China bei der Ankunft in der EU künftig stichprobenartig auf Corona zu testen. Positive Proben sollten gegebenenfalls sequenziert werden. Zudem solle das Abwasser von Flughäfen untersucht werden, an denen Maschinen aus China ankommen. Also lediglich Empfehlungen (die geplante Gesundheitsunion lässt derzeit noch nichts anders zu). Diese hatten bekanntlich in dieser Pandemie eine ähnlich hohe Erfolgsbilanz wie die Eigenverantwortung. Einige Länder setzen sie mehr oder weniger strikt um, andere warten ab. Einmal mehr herrscht in Europa ein ziemliches Durcheinander.
Über die Vorteile von Abwasseranalysen wurde in der Kolumne ausreichend berichtet; die Erwartungen sind also groß. Aber im Flugverkehr kommen doch einige Hürden daher. Ein positives PCR Resultat der Sammelprobe aus dem Abwasser eines Flugzeugs kann keine Auskunft darüber geben, wie viele Menschen in dem Flugzeug infiziert gewesen sind. Nein. Dazu müssten alle Reisenden nochmals einzeln mit einem zusätzlichen PCR-Test untersucht werden. Nicht einfach, weil die Viruslast der Infizierten sehr unterschiedlich ist. Vor allem muss bedacht werden, dass die Coronaviren über Fäkalien ausgeschieden werden und nicht über den Urin. Wie viele Reisende machen ihr „großes Geschäft“ tatsächlich während des Flugs? Deshalb wäre ein negatives Resultat auch kein Garant, dass wirklich niemand im Flieger infiziert gewesen sei.
Ein 10-köpfiges Wissenschaftler-Gremium hat zum Beschluss der EU Kommission eine Ad-hoc Anleitung verfasst, die auf Besonderheiten hinweist: Es gibt jedoch keinen Präzedenzfall für breit angelegte Testungen von Flugzeugen oder Flughäfen, die über relativ kleine Studien mit bis zu einigen hundert Flugzeugen hinausgehen. Die Sammlung und Untersuchung von vielen Tausend Proben über ein viel größeres geografisches Gebiet und über einen längeren Zeitraum zu sammeln und zu testen, erfordert daher eine enge Koordinierung und Zusammenarbeit zwischen Flughäfen, Fluggesellschaften, Flughafenabfallentsorgern, Abwasserversorgungsunternehmen, Technologieunternehmen und Labors. Zum Zeitpunkt der Abfassung dieses Berichts gibt es kein international vereinbartes und bewährtes Standardverfahren oder eine Methode für ein solches Programm. Im Idealfall würden die Toilettenabwassertanks aus jedem Flugzeug von Interesse direkt beprobt und auf SARS CoV- 2 getestet und sequenziert werden. werden, wobei die Sequenzierung zur Identifizierung bekannter und neuer Varianten eingesetzt wird. Die Durchführbarkeit dieses Ansatzes ist technisch anspruchsvoll.
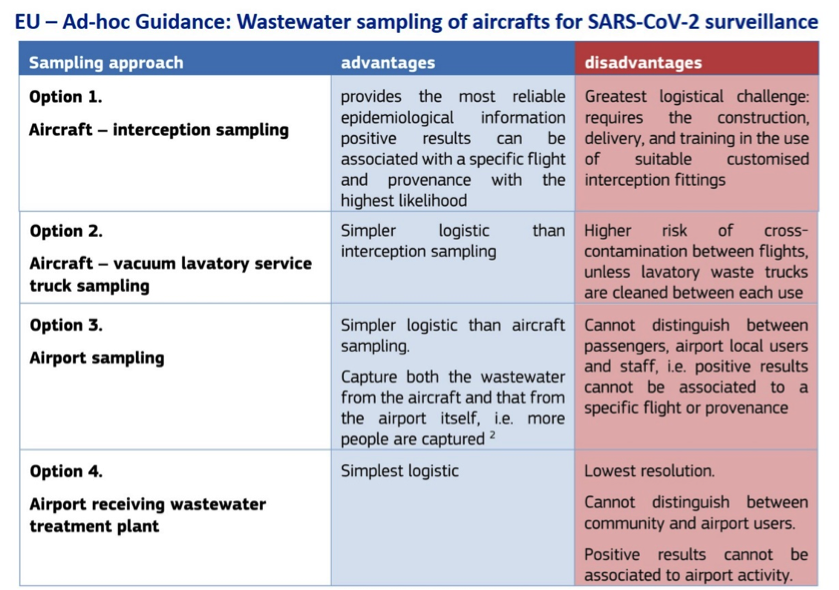
Abwassertests sind nur von begrenztem Wert, wenn es darum geht, neue Varianten zu entdecken, die zuvor nicht identifiziert wurden. In der Luftfahrt gibt es darüber hinaus spezifische Bedingungen, die Auswirkungen auf das Abwasser-Monitoring haben und angemessen berücksichtigt werden müssen: spezifische Chemikalien, die zur Bekämpfung von Mikroorganismen in der Flugzeugtoilette eingesetzt werden, oder Chemikalien, die im normalen Flughafenbetrieb verwendet werden (z. B. Enteisungslösung, Öle usw.). Solche Chemikalien können möglicherweise die Viruslast in der Probe verringern oder sogar bestimmte Varianten selektiv inaktivieren. Darüber hinaus ist für die geografische Korrelation der mögliche störende Effekt von infizierten Crews und – im Falle von Flughafenabwasserproben – auch infiziertes Flughafenpersonal zu berücksichtigen.
Italien hat bereits im Dezember Flugpassagiere direkt aus China kommend bei der Ankunft auf SARS-CoV-2 getestet. Ergebnisse von Testungen bei 556 Passagieren von 4 Flügen zwischen 26. und 19. Dezember nach Rom und Mailand wurden gerade veröffentlicht. Von diesen wurden 126 (22,7 %) positiv getestet. Der Anteil der Passagiere, bei denen SARS-CoV-2 nachgewiesen wurde, lag pro Flug zwischen 11 und 42 %. Bei 61 Passagieren wurden die entsprechenden Proben einer Ganzgenomsequenzierung mittels Next-Generation-Sequencing (NGS) unterzogen: 49 %, 29 % und 11 % waren mit BA.5.2, BF.7 und BQ.1.1 infiziert. Die ersten beiden Varianten sind im Rest der Welt rückläufig und in vielen Teilen der Welt ist sogar BQ.1.1 rückläufig. Diese Ergebnisse der genomischen Überwachung stimmen mit den von China selbst gemeldeten überein. Es macht also wenig Sinn, speziell chinesische Passagiere zu testen.
Andererseits scheint in China gerade eine ganz besondere Variante von SARS-CoV-2 zu grassieren. Eine Variante, die fast nur prominente Menschen erwischt: Opernsängerinnen, Politiker, Akademikerinnen, Industriekapitäne. Oder wie sonst könnte man erklären, dass einerseits nach offiziellen Angaben seit dem Ende der Zero-Covid-Strategie vor gut einem Monat wenige Dutzend Menschen an Covid gestorben sind – und sich andererseits auf den Websites von Firmen, Universitäten und Kultureinrichtungen die Nachrufe häufen?
Die Weltöffentlichkeit darf sich das nicht erneut gefallen lassen. China übte Anfang 2020 mächtig Druck auf die WHO aus, die Pandemie nicht als solche zu bezeichnen. Das passierte dann erst am 11. März 2020. Damals versuchte China, die WHO auch soweit zu bringen, dass die in Taiwan vorbildlich erhobenen Daten zu Covid nicht extra ausgewiesen werden. Das andere China: In der Tradition von Yong-Zhen Zhang, der das Genom eines neuen Corona Virus entschlüsselt und es der Weltöffentlichkeit trotz Verbots Anfang Jänner 2020 zur Verfügung gestellt hat, haben Ende Dezember zahlreiche Labors Genomsequenzen auf die Plattform GISAID gestellt – für alle Welt frei zugänglich.« R. Z.
Ein zweiter Teil folgt vermutlich am Montag.
Distance, hands, masks, be considerate! Ihr Armin Thurnher
