Brauche ich eine Frühjahrsauffrischung? Wozu eigentlich?
Seuchenkolumne. Nachrichten aus der vervirten Welt 984
Abonnieren Sie Armin Thurnhers Seuchenkolumne:
Wer soll sich wann gegen Corona impfen lassen? Und soll man sich diese Frage überhaupt noch stellen? Falls jemand Zweifel hegte, hier werden sie von Epidemiologen Robert Zangerle ausgeräumt. So gut es halt die Paradoxien der österreichischen Gesundheitspolitik zulassen. A. T.
»Seit der Einführung des bivalenten Boosters Mitte September sind nun 6 Monate vergangen. Einige Menschen fragen sich, ob sie eine Frühjahrsauffrischung brauchen? Die Antwort hängt von weiteren Fragen ab: Was ist der Zweck von Impfungen? Ändert sich dieser Zweck je nach Alter oder Gesundheitszustand? Möglich.
Zuletzt haben mehrere bedeutende Institutionen klargestellt, auch die WHO, dass der Hauptzweck von Impfstoffen darin besteht, schwere Krankheiten und Todesfälle zu verhindern. Die Verringerung von Infektionen und Übertragungen ist zu diesem Zeitpunkt ein Bonus; leider ist der Schutz vor Infektionen nur vorübergehend.
Am 28. März 2023 veröffentlichte eine Arbeitsgruppe SAGE (Strategic Advisory Group of Experts on Immunization) namens der WHO-Leitlinien für die weitere Verwendung von COVID-Impfstoffen. Unter Hinweis auf die inzwischen hohe Immunität der Bevölkerung nach einer natürlichen Infektion und/oder Impfung plädierte die SAGE dafür, dass die Länder nun die Impfstoffe nach dem Risiko einer schweren Erkrankung priorisieren sollten. Zu den Personen mit dem höchsten Risiko gehörten ältere Menschen, Menschen mit multiplen Gesundheitsproblemen wie Herzerkrankungen und Diabetes -, immungeschwächte Menschen und schwangere Frauen.
Das geringste Risiko einer schweren Erkrankung haben gesunde Kinder und Jugendliche im Alter von 6 Monaten bis 17 Jahren. Sie wurden deshalb von der WHO in die Gruppe mit niedriger Priorität eingestuft. Grund- und Auffrischungsimpfungen sind bei Kindern und Jugendlichen sicher und wirksam. In Anbetracht der geringen Krankheitslast empfiehlt die SAGE den Ländern, die eine Impfung dieser Altersgruppe in Erwägung ziehen, ihre Entscheidungen von kontextbezogenen Faktoren abhängig zu machen, wie z. B. der Krankheitslast, der Kosteneffizienz und anderen gesundheitlichen oder programmatischen Prioritäten. Die Auswirkungen der Impfung gesunder Kinder gegen Covid auf die öffentliche Gesundheit können in manchen Regionen geringer sein als der Nutzen anderer Routineimpfungen wie Rotavirus, Masern und Pneumokokken. Also sollten in so einer Situation diese letzteren Impfungen bevorzugt gefördert bzw. beworben werden.
Einige haben diese Richtlinie so interpretiert, dass Kinder nicht gegen Covid geimpft werden müssen. SAGE argumentierte jedoch nur, dass Länder mit begrenzten Mitteln vorrangig diejenigen impfen sollten, die am ehesten eine schwere Covid-Infektion erleiden, nicht aber, dass Kinder in Ländern, die sich Impfstoffe für alle Gruppen leisten können, Kinder (also die am wenigsten gefährdeten) nicht impfen sollten. Es stimmt zwar, dass ältere Erwachsene ein 1.000-fach höheres Risiko haben, an Covid zu sterben, als gesunde junge Kinder (in den USA sind bis April 2023 mehr als 1.700 Kinder an Covid gestorben). Das Risiko des (post)infektiösen Entzündungssyndroms (MIS-C), das schwere Herz-, Lungen-, Leber- und Nierenerkrankungen verursacht, ist im Alter zwischen 5-13 Jahren am höchsten. In den USA sind mehr als 9.300 Kinder mit MIS-C ins Krankenhaus eingeliefert worden, 76 sind daran gestorben. Etwa ein Drittel der Kinder, die mit Covid ins Krankenhaus eingeliefert werden, sind gesund und leiden an keiner Risikoerkrankung. Kinder können wie Erwachsene an Long Covid erkranken, wenngleich seltener. Die Diagnose Long Covid ist bei Kindern schwerer zu stellen (Tests sind in dieser Altersgruppe oft unzureichend validiert).
Bisher sind ungefähr 10 Millionen Kleinkinder weltweit mit mRNA Impfstoffen von Pfizer/BioNTech oder Moderna sicher geimpft worden. Die Impfung bietet den Kindern die beste Chance, gesund zu bleiben. Aus diesen Gründen sollte die Entscheidung, ob Kinder geimpft werden sollen, einfach sein. Solange ausreichend Impfstoff verfügbar ist, solange also Kinder niemandem, der es nötiger braucht, den Impfstoff „wegnehmen“, solange ist die Impfung der Kinder sinnvoll. In jedem Fall werden die Kinder die am wenigsten geimpfte Gruppe bleiben.
Es gibt drei wesentliche Gründe, wieso Kinder von schweren Folgen von Covid weniger betroffen sind:
Hybride Immunität. Bei jüngeren Menschen ist die Wahrscheinlichkeit höher, dass sie sich infiziert haben. Menschen, die sowohl eine Impfung, als auch eine Infektion hinter sich haben, verfügen über einen länger anhaltenden Schutz.
Sie haben seltener Komorbiditäten. Ihr Immunsystem ist weniger beansprucht.
Robuste Immungedächtnisse, insbesondere T-Zellen. Ihr Thymus (das Organ, aus dem die reifen T-Zellen hervorgehen) hat sich noch nicht allmählich in nutzlose Fettklumpen verwandelt.
Selbst wenn die Antikörper nach 5-6 Monaten abnehmen, dies nicht ins Gewicht, weil der Schutz vor schweren Krankheiten noch nicht nachlässt. Aber wenn das Virus neue gefährliche Varianten entwickelt? Das kann nicht ausgeschlossen werden, ist aber wenig wahrscheinlich. Bei diesem Szenario müssten sich auch jüngere, gesunde Personen künftig wieder impfen lassen.
Anders verhält es sich bei immungeschwächten und anderen Hochrisikogruppen wie Älteren mit Begleiterkrankungen. Der Zweck der Impfstoffe für diese Gruppe sollte ebenfalls darin bestehen, schwere Krankheiten und Tod zu verhindern. Man könnte jedoch argumentieren, dass wir dafür auch Krankheiten verhindern müssen.
Dafür gibt es einen wichtigen Grund: Eine SARS-CoV-2-Infektion kann potenziell tödliche Grundkrankheiten wie Herzinsuffizienz oder Diabetes verschlimmern. Der Schutz vor Viren und vor der Verschlimmerung der Grunderkrankungen hängt davon ab, dass Antikörper schnell wirken, bevor das Immunsystem in verschiedene Richtungen gezogen wird. Wird es in mehrere Richtungen gelenkt, kann dies zu Krankenhausaufenthalten und zum Tod führen.
Immungeschwächte:
In den USA fallen heute 25 % der Covid- Krankenhausaufenthalte auf immungeschwächte Menschen (Immungeschwächte machen 3 % der Allgemeinbevölkerung aus), man kann davon ausgehen, dass es in Westeuropa ähnliche Größenordnungen betrifft. Es gibt eigentlich zwei Untergruppen, über die man nachdenken sollte:
Nicht-Ansprechen auf Impfstoffe: Hierbei handelt es sich um eine inzwischen sehr kleine Gruppe von Menschen, wie z. B. Personen mit Organtransplantationen. Einige, die auf 2 oder 3 Impfdosen nicht angesprochen haben, haben schließlich auf 4 oder 5 Impfdosen angesprochen. Bei Patienten mit Chemotherapie oder stark immunsuppressiven Medikamenten gab es Zeiten, wo die Impfung möglich wurde oder man vorübergehend die immunsuppressive Therapie modifiziert. Auch diese Gruppe ist kleiner geworden. Bei den verbleibenden Non-Respondern könnte man argumentieren, dass es keinen Sinn macht, sie weiter zu impfen, aber die Nachteile eines solchen Impfversuchs scheinen gering.
Der Schutz lässt schnell nach: Die Mehrheit der immungeschwächten Menschen gehört zu dieser zweiten Gruppe. Der Impfstoff wirkt zwar, aber eben nicht so gut und nicht so lange. Bei ihnen erreicht die Wirksamkeit des Impfstoffs gegen Krankenhausaufenthalte mit der vierten Dosis einen Spitzenwert von 51 % im Zeitraum von 0 bis 2 Monaten nach Impfung und sinkt dann zwischen 2 und 4 Monaten nach Impfung auf 28 %. Die bivalente Auffrischungsimpfung könnte den Schutz und die Dauer erhöhen, aber das wissen wir noch nicht.
Es gibt nur wenige Nachteile, wenn diese Gruppe alle 6 Monate eine Auffrischungsimpfung erhält wird. Es ist sogar möglich, dass die immungeschwächten Menschen aufgrund ihres trägen Immunsystems in gewisser Weise vor der theoretischen Gefahr eines Imprinting geschützt sind. Ist ewiges Boostern möglicherweise nicht zweckmäßig, weil ein Imprinting („Primary addiction“, „originale Antigenerbsünde“) dem im Weg steht, d.h., weil die Immunantwort gegen das Originalvirus eine Immunantwort gegen neuere Virusvarianten dämpft? Das ist nicht auszuschließen, aber mit Impfstoffen gegen Omikron entweder nicht sehr ausgeprägt oder nicht sehr wahrscheinlich, wie Modelle nahelegen („Primary addiction“ decreases as a function of antigenic distance). Eine wesentlich größere Hürde für das Auffrischen ist da schon die nachlassende Nachfrage, weiter unten mehr davon.
Ältere, mit Ko-Erkrankungen
Der Anteil der 65-Jährigen und Älteren an Todesfällen nimmt im Laufe der Zeit immer mehr zu (z.B. hier). Das liegt daran, dass 2 der 3 Abwehrmauern mehr Löcher haben als die von jüngeren Menschen. Die erste Wand sind neutralisierende Antikörper. Je älter man ist, umso weniger neutralisierende Antikörper hat man. Ein weiterer wichtiger Aspekt von Antikörpern ist die Fähigkeit ein und desselben Antikörpers, verschiedene Varianten desselben Teils des Spikes zu erkennen. Antikörper von Menschen über 65 Jahren können weniger wahrscheinlich mehrere Varianten von Spikes erkennen.
Ein weiterer Schutzwall sind die Gedächtnis (Memory)-B-Zellen. Wenn wir mit einem Virus in Kontakt kommen (Impfung bzw. Infektion), erinnern sich die B-Zellen daran, und beginnen, Antikörper zu produzieren. Die Memory-B-Zellen unterscheiden sich kaum je nach Alter, diese Wand ist recht solide.
Der dritte Schutzwall sind die T-Zellen. T-Zellen sind ein Schlüsselfaktor bei der Bestimmung des Ausgangs von Infektionen (schwere oder leichte Krankheit). Sobald wir die Pubertät erreichen, baut sich der Thymus (das Organ, aus dem die T-Zellen hervorgehen) allmählich zu einem nutzlosen Fettklumpen ab, und wir stellen die Bildung neuer T-Zellen ein. Besonders stark ist der Rückgang, wenn wir etwa 40 Jahre alt sind. Das ist in der Regel in Ordnung, da wir normalerweise alle T-Zellen ansammeln, die wir im Laufe unseres Lebens benötigen. Es sei denn, es taucht eine völlig neue Mikrobe auf, mit der wir noch nicht in Berührung gekommen sind.
Mit dem Alter nehmen auch die Begleiterkrankungen zu, was bedeutet, dass die Immunabwehr im Allgemeinen viel stärker belastet wird. Es handelt sich also um eine weitere Gruppe, bei der wir SARS-CoV-2 Infektionen vorbeugen wollen, um schwere Erkrankungen zu verhindern.
Die gute Nachricht ist, dass das Risiko einer schweren Erkrankung selbst bei sehr alten Menschen mit der Impfung drastisch abgenommen hat. Wird sich dies mit der Zeit ändern? Wie sehr jede Auffrischungsimpfung schrittweise hilft (oder nicht hilft), ist etwas, das wir erst im Nachhinein valide beurteilen können; prospektiv haben wir das aber nicht wirklich gut im Griff. Ergebnisse aller derzeit verfügbaren Wirksamkeitsstudien zeigen klar einen zusätzlichen Nutzen der empfohlenen bivalenten Auffrischungsimpfstoffe, auch wenn die Wirksamkeit mit der Zeit abnahm, insbesondere gegen Infektionen. Noch aber fehlt detailliertes Wissen, inwieweit die Wirksamkeit des bivalenten Impfstoffs gegenüber Krankenhausaufenthalten über die Monate abnimmt. Dazu ist der Beobachtungszeitraum einfach noch zu kurz.
Diese beiden Personenkreise (Immungeschwächte und ältere mit Begleiterkrankungen) fasste die WHO in der Gruppe mit hoher Priorität zusammen. Dieser Gruppe empfiehlt die WHO eine zusätzliche Auffrischung entweder 6 oder 12 Monate nach der letzten Dosis. Gilt alles zeitlich begrenzt und nur für das derzeitige epidemiologische Szenario, so dass die zusätzlichen Auffrischungsempfehlungen nicht als fortgesetzte jährliche Covid-Impfung zu verstehen sind. Alle sechs oder 12 Monate hängt auch davon ab, wie saisonal SARS-CoV-2 zum jeweiligen Zeitpunkt eingeschätzt werden kann. Eine sichere solche Einschätzung ist zum jetzigen Zeitpunkt noch nicht möglich, wenngleich die Seuchenkolumne auch annimmt, dass SARS-CoV-2 eines Tages saisonal sein wird. Das heißt nicht, dass es im Sommer gar keine Übertragungen und Erkrankungen gibt, das ist auch bei der Grippe nicht der Fall.
Wie machen das andere Länder? Kanada, Großbritannien und die USA bieten die 2. Gabe des bivalenten Impfstoffes für Hochrisikogruppen an. Das beruht nicht auf neuen Daten, sondern auf Plausibilität, ähnlich dem oben ausgeführten Gedankengang. In beiden Ländern wurde eine lockere Formulierung verwendet: Die Menschen „können“ und nicht „sollten“ 6 Monate nach der letzten Dosis eine Auffrischung erhalten:

Kanada geht einen Schritt weiter als Großbritannien und bietet den Frühlings Booster mit bivalentem Impfstoff schon für Ältere ab 65 Jahren an, insbesondere an solche ohne bisherige SARS-CoV-2 Infektion. Auch die amerikanische Zulassungsbehörde FDA (Food and Drug Administration) soll in den nächsten Tagen diesen Schritt gehen, und die amerikanische Seuchenbehörde CDC wird das voraussichtlich schnell unterstützen. Dies ist deshalb ein wenig kryptisch, weil hohe Vertreter der FDA mit Medien nur anonym Kontakt hatten, weil sie nicht befugt sind, interne Diskussionen öffentlich zu diskutieren. Anspruchsberechtigte Personen können den Frühlings-Booster erhalten, solange mindestens vier Monate seit der ersten Impfung mit dem so genannten bivalenten Booster vergangen sind. Wenn jemand jetzt meint, das sei In Österreich auch so, entspricht das einem groben Irrtum. Schauen Sie sich an, wie die britischen Behörden das nach außen kommunizieren:

Die Gruppe mit mittlerer Priorität umfasst gesunde Erwachsene – in der Regel unter 50-60 Jahre alt – ohne Komorbiditäten, sowie Kinder und Jugendliche mit Komorbiditäten. Die WHO empfiehlt für die Gruppe mit mittlerer Priorität eine Primärserie und erste Auffrischungsdosen. Obwohl zusätzliche Auffrischungsimpfungen für diese Gruppe sicher sind, empfiehlt SAGE, sie angesichts des vergleichsweise geringen Nutzens für die öffentliche Gesundheit nicht routinemäßig.
In diesen Fällen gilt es plausibel individuell-medizinisch zu handeln und nicht nach Public Health Gesichtspunkten. Es ist tatsächlich fraglich, was im Frühjahr 2023 in Österreich mit einer Auffrischung nach 6 Monaten für die Gesellschaft erreicht werden könnte. Seit der Verfügbarkeit der bivalenten Impfstoffe, von Mitte September bis 2. April haben 0.09% eine 1. Impfung, 0,1% eine 2., 0,76% eine 3. und 10,73% eine 4. Impfung erhalten. Auf die Gesamtbevölkerung bezogen erhielten bis zum 2. April 74,19% eine 1. Impfung, 71,76% eine 2., 56,25% eine 3. und 18,78% eine 4. Impfung. In der Gruppe der 85-Jährigen und Älteren sind das jeweils 86,3%, 85,5%, 80,2% und 50,1%. Die Impfungen kamen in den letzten Wochen beinahe zum Stillstand, seit dieser Woche gab es noch einmal ein Einbruch um die Hälfte. Es scheint, dass für ganz Österreich nur mehr 3 Impfzentren in Wien zugänglich sind. Auch in Tirol impfen nur noch Arztpraxen, gute 10% der Hausärzte.
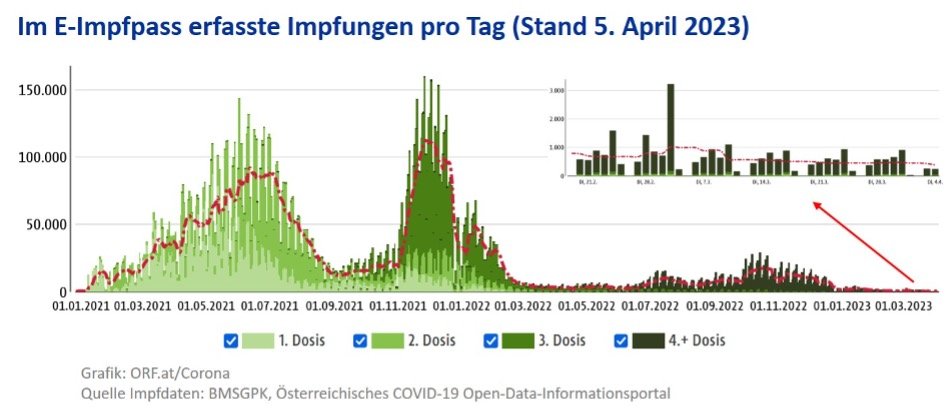
Es ist aus Public Health Sicht nachvollziehbar, Kräfte für eine neue Impfkampagne für den Herbst oder bei Auftreten neuer gefährlicherer Variante aufzuheben. Die Gefahr, dass die Impfungen im Herbst (Grippe & Covid, RSV?) versemmelt werden, ist als sehr hoch einzuschätzen, darüber mehr in den kommenden Wochen und Monaten. Das nationale Impfgremium (NIG) hat die Covid Impfung inzwischen in den generellen Impfplan eingebaut. Zur Frage weiterer Impfungen hat sich das NIG noch nicht geäußert.
Jetzt muss erneut ein alter Gemeinplatz heraus: Auch der beste Impfstoff hilft nicht, wenn er denn nicht verimpft wird. Ein Grund für dieses Nachlassen der Impfungen soll hervorgehoben werden. Die größte Hürde für die Akzeptanz der bivalenten Impfstoffes kommt von der Politik: Es ist eine unglaublich gemischte Botschaft, das Ende der Pandemie feierlich zu begehen und die Impfungen so irgendwie anzubieten. Jetzt, wo die Bedrohung als verschwunden empfunden wird, hört man nicht gänzlich unberechtigterweise: Wozu soll ich mich jetzt noch impfen lassen? Habe mich eh 3x impfen lassen und Omikron gehabt. Insgesamt schon ein wenig paradox, wenn das Konzept „Leben mit Covid“ sich fast nur mehr auf die Impfung stützt, um Menschen zu schützen, aber darauf verzichtet, Impfstoffe adäquat anbieten. Chuzpe!
Der Reviewer der Kolumne und der Seuchenkolumnist haben sich vor einer Woche, exakt 6 Monate nach der Impfung mit dem bivalenten Impfstoff erneut impfen lassen. Noch hatten die Impfzentren ja offen. Verträglichkeit jeweils sehr gut. Ab der 2. Impfung zählt auch der Abstand zur letzten Infektion. Die Dauer der Abstände, (3) – 6 oder gar 12 Monate, siehe Diskussion zu Saisonalität oben; richtet sich nach
dem Risiko schwer zu erkranken,
dem Infektionsgeschehen und
er dominierenden Variante.
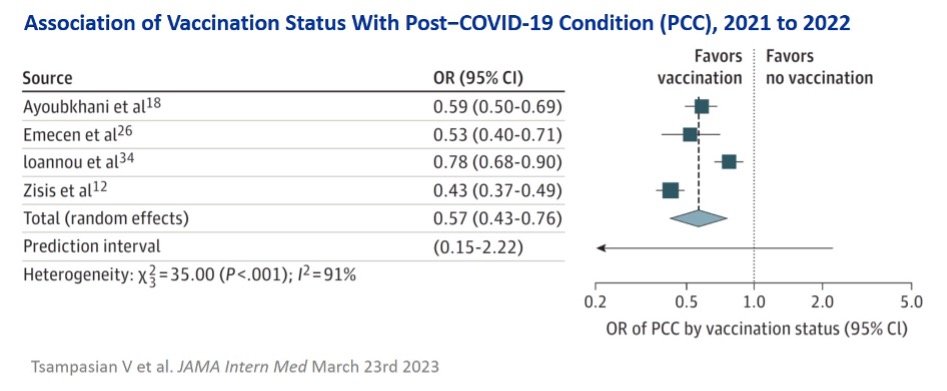
Und Long Covid oder Post-Covid-condition – PCC)? Die WHO definiert PCC als das Auftreten von Symptomen in der Regel 3 Monate nach Auftreten von Covid mit einer Dauer von mindestens 2 Monaten Ein gerade erschienener Überblicksartikel mit Metaanalyse aus Großbritannien identifizierte Risikofaktoren für PCC: Weibliches Geschlecht, höheres Alter, ein höherer Body-Mass-Index und Rauchen waren signifikant mit einem erhöhten Risiko für PCC verbunden. Auch vorbestehende Erkrankungen wie Angst und/oder Depression, Asthma, chronisch obstruktive Lungenerkrankung, Diabetes, koronare Herzerkrankung und Immunsuppression waren ebenfalls mit einem höheren PCC-Risiko verbunden. Personen, die während der akuten Phase einen Krankenhausaufenthalt oder eine Behandlung auf der Intensivstation benötigten; hatten ein mehr als doppelt so hohes Risiko PCC zu entwickeln.
Andererseits wurde festgestellt, dass die Impfung (mit 2 Dosen) gegen COVID-19 eine schützende Wirkung gegen PCC hat – geimpfte Patienten hatten ein um 43 % (95 % Konfidenzintervall 24 % – 57 %) geringeres Risiko, die anhaltenden Symptome von PCC zu entwickeln. Studien zur schützenden Wirkung gegen PCC nach 3 oder mehr Dosen stehen noch aus, werden aber bald folgen. Es ist durchaus naheliegend anzunehmen, dass der Schutz noch besser sein wird. Die Daten werden’s zeigen.
Und was ist mit dem Infektionsgeschehen? No more predictions! (© Toni Fauci, March 2023). Um die Situation (Tirol) zu veranschaulichen, habe ich die Krankenhausbelegung durch Covid Patienten (Normalpflege und Intensivpflege) mit einer Grafik des Abwassers kombiniert, die anhand von Modellen versucht, die Zahl der fiktiven Ausscheider zu quantifizieren. Man kann feststellen, und darüber bin ich sehr froh, dass der Höhepunkt der aktuellen Welle mit der Virusvariante XBB.1.5 soweit abgeklungen ist, dass aktuelle Werte ein ähnliches Niveau wie letztes Jahr zur gleichen Zeit erreichen. Man sieht, dass neben der stärker krankmachenden Virusvariante Delta (Herbst 2021, erster Gipfel von links) aber auch die sich veränderte Immunität aufgrund von Impfungen, Infektionen oder beidem dazu beiträgt, dass der Anteil der Hospitalisierungen kleiner wird. Und zu Weihnachten gab es keine V-Welle, sondern einen „Weihnachtsartefakt“ (vorzeitige Entlassungen zu Weihnachten und v.a. schlechtere Erfassung von Krankenhausaufenthalten wegen der Feiertage). Getestet wird auch weniger (rote Kurve).
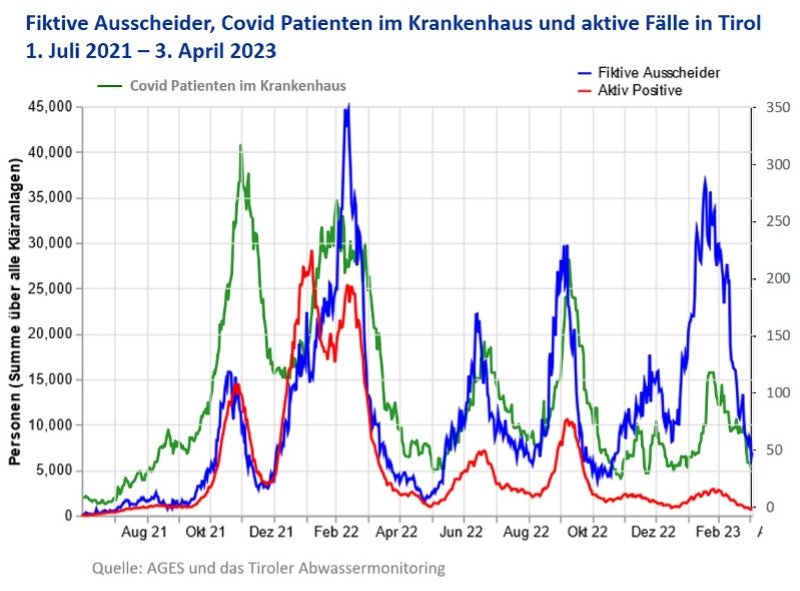
Nur Tirol? Nein, aber anderswo kann man es nicht so akkurat veranschaulichen. In Wien war der Abfall um gute 10 Tage verzögert, vermutlich ein Klumpenrisiko (allgemein geändertes Verhalten) nach dem Aus der Maske im öffentlichen Verkehr. Es war aber Ende Jänner absehbar, dass Maximalwerte erst Anfang März erreicht werden. Das kümmerte die Politik aber nicht mehr, zu groß war der Druck, zu „lockern“.
In der vorgestrigen Seuchenkolumne berichtete der Seuchenheilige Armin Thurnher von einem bekannten Philosophen, dem die pandemischen Distanzregeln schon zupass gekommen seien. Den Skandinaviern sagt man ein solches Verhalten generell nach. Die Grippeimpfung verpasste ich mir seit Ewigkeiten jährlich, aber die allein war mir nicht selten zu wenig, sodass ich skandinavische Attitüden an den Tag lege. Das reicht halt nicht wirklich. Wenn man doch nur der gesunden Luft mehr Aufmerksamkeit schenkte!
P.S.: Autoimmunerkrankungen und Impfung: An der Universität Zürich konnte der biologische Nachweis (extrem aufwändig!) erbracht werden, dass in einem Fall Multiple Sklerose wahrscheinliche Folge der Covid Impfung war. Dazu Erhellendes (Zugang kostet 2 Franken) in einem Interview mit dem Multiple Sklerose Forscher und über das Schicksal des betroffenen Patienten. „ R. R. (Name der Redaktion bekannt) würde sich wieder impfen lassen.“ Und nochmals sei betont, was auch der Zürcher Forscher sagte, die Wahrscheinlichkeit, dass die SARS-CoV-2 Infektion die Multiple Sklerose auslöst ist viel höher als die Wahrscheinlichkeit, durch die Impfung MS zu bekommen.
P.P.S.: „Sich bei „Medizinischen Lehren“ aus der Pandemie nur auf vermeintliche Maßnahmenfehler zu konzentrieren, hat wenig mit Evaluation zu tun, sondern ist politisches Framing, das Vertrauen in nicht-pharmazeutische Interventionen (so werden präventive Maßnahmen auch genannt) langfristig pauschal schädigen kann“ (© Jakob-Moritz Eberl vom Institut für Publizistik- und Kommunikationswissenschaft der Universität Wien).« R. Z.
Im Übrigen bin ich der Meinung, die Regierung muss die Wiener Zeitung retten.
Er ist die beste Wochenzeitung des Landes. Der Falter. Lesen Sie ihn. Unterstützen Sie sich und ihn mit einem Abonnement.
Was wir aus der Pandemie gelernt haben könnten: Distanz kann nicht schaden, Händewaschen ist nie falsch, benützen Sie Masken, wenn es sich empfiehlt, und bleiben Sie rücksichtsvoll.
Ihr Armin Thurnher
