Die Sommerwelle ebbt ab. Wie gut wird es dann gehen, und wie lange dauert die „Pause“?
Seuchenkolumne. Nachrichten aus der vervirten Welt 801
Abonnieren Sie Armin Thurnhers Seuchenkolumne:
Epidemiologe Robert Zangerle vergleicht verschiedene Länder, riskiert einen Blick in die Glaskugel und nährt vorsichtigen Optimismus. Zwar ist Corona noch immer gefährlich und fordert zehnmal mehr Tote im Jahr als die Grippe, aber es besteht auch die Möglichkeit, dass die Sache im Herbst erstmals gut geht. A. T.
»Die Sommerwelle mit der zuletzt aufgetretenen Omikronsubvariante BA.5 scheint jetzt mehr oder weniger auf der ganzen Welt abzuflauen. Auch in Österreich, weil
die Inzidenzen stärker sinken als die Testzahlen,
die Abwasserbelastung durch SARS-CoV-2,
und auch die Krankenhausbelegung abnimmt.
Was lässt denn die Welle abebben? Sicherlich gab es auch in letzter Zeit ein Phänomen, das es während der Pandemie immer gab: Eine Rally around Reff 1, d.h. immer dann, wenn Fallzahlen und Krankenhausbelegung zunehmen, werden die Menschen vorsichtiger – Fallzahlen nehmen ab. Aber das ist nur ein Nebenaspekt. Inzwischen ist in der Bevölkerung so viel Immunität aufgebaut, dass die Wellen sich selbst begrenzen können, und wenn sie dann doch wachsen, wie die jeweiligen Omikron-Wellen, dann ist das weitgehend durch Immunflucht verursacht. Vor eineinhalb Monaten stand hier, dass sich theoretisch in der BA.5 Welle bis zu 35% der Bevölkerung anstecken könnten. Christian Althaus, Epidemiologe der Universität Bern, aber auch andere Modellierer, wie Tanja Stadler, Mathematikerin und Biostatistikerin von der ETH Zürich, gingen davon aus, dass sich in der BA.5 Welle rund 15 Prozent der Bevölkerung in der Schweiz infizieren würden, bevor wieder ein Zustand erreicht wird, bei dem der effektive Reproduktionsfaktor wieder deutlich unter 1 zu liegen kommt.
Ein kumuliertes Infektionsrisiko von 15% könnte auch in Österreich hinkommen, der Peak könnte Ende Juli/Anfang August eintreten, hieß es damals. So in etwa ist es tatsächlich gekommen. Natürlich gleicht kein Immunitätsprofil eines Landes dem eines anderen, insofern muss man vorsichtig sein, wenn man Länder vergleicht. Ein Vergleich mit der Schweiz ist aber lohnend, denn mehr oder minder sind alle Parameter ähnlich. Auch das Immunitätsprofil, obgleich dort 2/3 mit Moderna geimpft sind.
Einen Vergleich der Todesfälle in der Schweiz mit Österreich diskutierte die Seuchenkolumne vom 28. Juni breit. Die Schweiz hatte im Jahr 2020 laut Bundesamt für Statistik an die 10.000 Covid-Todesfälle zu verzeichnen, 2398 mehr als das Bundesamt für Gesundheit erfasst hat. Beim überwiegenden Teil war Covid die hauptsächliche Todesursache (Ärztinnen und Ärzte gaben das in 90 Prozent der Fälle an). Fast alle betroffenen Patienten sind also an und nicht mit Corona gestorben! Sicher ist, dass es im Jahr 2021 in Österreich wesentlich mehr Todesfälle als in der Schweiz gab, über die Übersterblichkeit abgeschätzt fast doppelt so viele wie in der Schweiz. Die Zahlen vom Schweizer Bundesamt für Statistik liegen noch nicht vor.
Die folgende Abbildung zeigt eine Gegenüberstellung der Spitalsbelegung der praktisch gleich großen Schweiz mit jener Österreichs. Jeweils von der Belegung in der Schweiz ausgehend, waren in Österreich im Frühjahr 2020 ein Drittel weniger Betten von Patienten mit Covid belegt, im Herbst 2020 war es umgekehrt, da waren in Österreich am höchsten Stand gut ein Viertel mehr Betten Covid-bedingt belegt. Aber im Frühjahr 2021 zeigte die Schweiz sehr deutlich Wirkung ihrer Maßnahmen (v.a. länger im Voraus geplant, kein hü-hott, verpflichtendes Home Office und mehr „Eigen“verantwortung): da waren in Österreich mehr als doppelt so viele Betten Covid-bedingt belegt. Eine sehr interessante Entwicklung zeigte sich im Sommer und Frühherbst 2021 (schwarzer Kreis), ein reisebedingter Anstieg (besonders in der Schweiz spielte der Westbalkan eine große Rolle) und ein dramatischer Abfall im September in der Schweiz, aber nicht in Österreich (hier mit einer Kakophonie von „stabil“, „unter Kontrolle“, „Tendenz zum Sinken“).
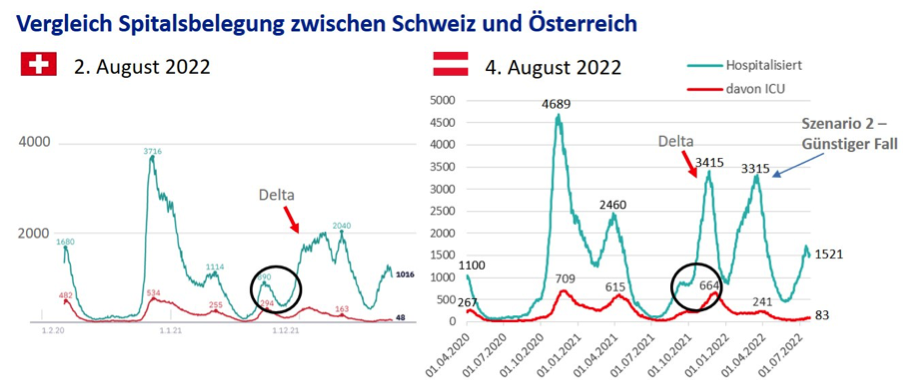
In der Deltawelle im Spätherbst 2021 lagen in Österreich doppelt so viele Patienten mit Covid im Spital als in der Schweiz. Man ging dort auf ähnlichem Niveau der Spitalsbelegung in die erste Omikron Welle mit Infektionen durch die Omikron Variante BA.1. In Österreich hingegen kam es durch den „Impfpflicht-Lockdown“ zu einer dramatischen Abnahme der Spitalsbelegung. Dadurch war auch die erste Omikron Welle mit BA.1 in Österreich mit einem langsameren, aber dann anhaltenden Anstieg direkt in die BA.2 Welle übergegangen, die sich in der Spitalsbelegung als „1-Gipfel“ darstellte.
In der Omikron-Welle waren die Ältesten stärker betroffen und die 65-74-Jährigen weniger als in der vorangegangenen Deltawelle. Ob das auch zu der „Eingipfeligkeit“ der Spitalsbelegung der BA.1 und BA.2 beigetragen hat, bleibt offen. In der Schweiz zeigte die spätere Welle mit BA.2 eine minimal höhere Spitalsbelegung und einen angedeuteten 2. Gipfel. Österreich hatte zu diesem Zeitpunkt eine um 62% höhere Spitalsbelegung. In der letzten, gerade verebbenden BA.5 Welle war die maximale Belegung in Österreich mit 33% nicht mehr so viel höher. Ist das die Auswirkung dessen, dass Österreich bis vor kurzem noch eine größere Maßnahmenstrenge zeigte? Umgekehrt gefragt: Wird der weitere Abfall in den September hinein in Österreich, so wie 2021, geringer ausfallen wie in der Schweiz, dieses Mal getriggert durch die Aufhebung der Isolationspflicht? Wir wissen es nicht.
Selbst ein Vergleich mit der uns ähnlichen Schweiz zeigt, wie schwierig und zum Teil auch unmöglich ein solches Unterfangen ist, weil das „Unterkomplexe“ solcher Vergleiche auch in die Irre führen kann. Wagen wir trotzdem weitere Vergleiche, vor allem aber um Erklärungsansätze zu finden. In der nachstehenden Abbildung sind die Todesfälle in Neuseeland und Südafrika dargestellt, um das Verhältnis der einzelnen Wellen zueinander beurteilen zu können. Warum gibt es so auffällige Unterschiede zwischen den Ländern bei der Wirkung von BA.5? Es gab einen deutlichen Unterschied in der Häufigkeit früherer Infektionen zwischen Neuseeland und Südafrika, der eine Folge der Null-Covid-Politik von Neuseeland war. In Neuseeland war die Durchimpfung hervorragend, aber das verhinderte dennoch nicht eine Anfälligkeit für die Omikron Wellen und, trotz des großen Ausbruchs mit BA.1, später die große BA.5 Welle. In Südafrika hingegen folgte auf den bereits „gemilderten“ Ausbruch mit BA.1 eine verhältnismäßig kleine BA.5 Welle. Die Impfrate allein kann also den Unterschied nicht erklären. Vorsicht bei den Zahlen aus Südafrika. Vorsicht: die Todesfälle zu Covid in Südafrika werden mit der Covidstatistik unzureichend erfasst, das geschieht adäquater mit der Übersterblichkeit, weil Südafrika ein hervorragendes Sterberegister hat.
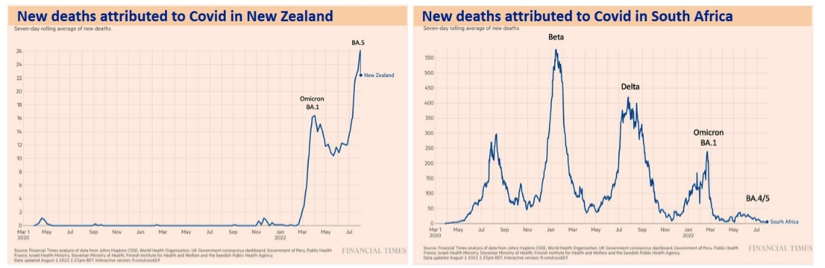
Es steht außer Frage, dass die Exposition der Bevölkerung gegenüber Infektionen dabei eine wichtige Rolle spielt, sodass diejenigen, die sich auch impfen lassen haben, eher eine starke Form der hybriden Immunität aufweisen, als den „unerwarteten“ Effekt der „Hybrid-Immun-Dämpfung“. Diese Variation in der Immunität wird noch schlecht verstanden, hat aber auch mit der Art der Infektion (welche Variante) und mit den Abständen zwischen Infektionen und/oder Impfungen zu tun. Die immunologische Grundlage dahinter ist das sogenannte Imprinting (früher als original antigen sin / Antigen Erbsünde bezeichnet). Es bedeutet, dass die erste Exposition einer Person gegenüber einem Virus oder Virusbestandteil (Impfung) sich spürbar auf ihre späteren Reaktionen auf ähnliche Viren auswirkt. Aber es gilt zu betonen, dass dies sowohl eine robustere, als auch eine weniger robustere Reaktion sein kann. Deshalb ist der Begriff der „Erbsünde“-Formulierung abzulehnen, weil sie so klingt, als ob es sich um eine Art irreparabler Wunde handelte .
Die Exposition gegenüber der Beta-Variante war in Südafrika besonders schwerwiegend und nirgends so ausgeprägt wie dort. Bis zum Auftauchen von Omikron wurde die Beta-Variante als diejenige Variante charakterisiert, die von allen Varianten die größte Immunitätsflucht aufweist. Obwohl Beta nicht viele Mutationen mit BA.5 teilt, zeigte ein gegen Beta gerichteter Impfstoff eine Kreuzimmunität zu Omikron, die signifikant größer war – ein zweifacher Anstieg der neutralisierenden Antikörper – als der ursprüngliche Impfstoff von Pfizer/BioNTech (BNT162b). Die große Beta-Welle in Südafrika könnte also dazu beigetragen haben, eine gewisse Kreuzimmunität gegen Omikron und seine Sublinien zu erzeugen. Ähnliche Mechanismen könnten erklären, wieso die BA.5 Welle in den USA geringer ausfiel als in den meisten europäischen Ländern: weil es dort nach der riesigen BA.1 Welle Anfang des Jahres später eine größere Welle mit der BA.2.12.1-Variante (ein Abkömmling von BA.2) gab. Diese Variante teilt eine wichtige Spike-Mutation mit BA.4/5 in L452 (Q statt R), die in BA.1 oder BA.2 nicht vorkommt.
Es ist wichtig, die Immunität der Bevölkerung zu berücksichtigen, um die Auswirkungen des Virus und seinen Evolutionsbogen zu verstehen. Dieselbe Variante, die in einem Land als „mild“ angesehen wird, kann in einem anderen Land sehr „schwer“ sein. Viele Faktoren tragen dazu bei, dass die Pathogenität einer bestimmten Variante unterschiedlich wahrgenommen wird. Als ob das nicht schon komplex genug wäre, kommt für das Verständnis und die Analyse erschwerend dazu, dass die Immunität über die Zeit abflaut („Waning Immunity“). Dieses Nachlassen fällt bei der Antikörperbildung wesentlich stärker ins Gewicht, als bei der zellulären Immunität (T Zellen).
Theo Sanderson, Genetiker am Francis-Crick-Institut in London, hat Untersuchungen der englischen Behörde zu Antikörpern gegen SARS-CoV-2 bei gesunden Blutspendern, welche die Entwicklung der Immunität in verschiedenen Altersgruppen zwischen März 2021 und Juli 2022 zeigen, in einem Video veranschaulicht. Die hier vorgestellten Ergebnisse basieren auf der Untersuchung von Proben mit Roche Nukleoprotein (N) und Roche Spike (S)-Antikörper-Tests. Nukleoprotein-Assays (Roche N) weisen nur postinfektiöse Antikörper nach, während Spike-Assays (Roche S) Assays sowohl Post-Infektions-Antikörper als auch Impfstoff-induzierte Antikörper nachweisen. Die Datenquelle ist allgemein zugänglich. Vier Screeenshots aus dem Video finden sich in der nächsten Abbildung.
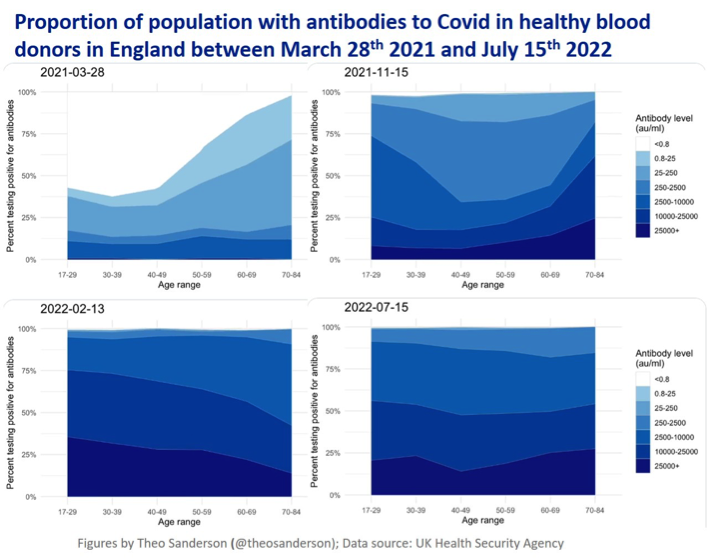
Je dunkler das Blau, desto höhere Antikörperspiegel wurden gemessen. Von links nach rechts erhöht sich das Alter der untersuchten Blutspender. Zu Beginn (links oben) ist einfach zu sehen, dass ältere Personen vor jüngeren geimpft wurden, bei reinen Infektionswellen hätte man vorerst erwartet, dass die linkere Bildhälfte blau wäre (weil Jüngere sich durch ihr Verhalten häufiger infizieren). Das ist aber erst 2022 passiert und jetzt ist es so, dass ab einem Alter von 17 Jahren die Immunitätslage gleich verteilt ist (rechts unten). Die Seroprävalenz durch Infektion (Antikörper gegen Nukleokapsid) ist seit Anfang 2022 bis jetzt von 30 auf 70% gestiegen, bei den 17-40-Jährigen haben sich bisher insgesamt 80% „natürlich“ infiziert (Abbildung 10 und 12). Österreich? Brauchen wir nicht, wir simulieren das! Ausnahme Blutbank Tirol, dort aber nur auf Spike Antikörper untersucht.
Zurück zur Virusevolution: Eine Zusammenarbeit des Instituts für Infektionsepidemiologie der AGES und dem IMBA (Institute of Molecular Biotechnology of the Austrian Academy of Sciences) verarbeitet nun repräsentative Proben aus allen Bundesländern, die nach Falldatum ausgewertet werden. Die folgende Abbildung hat Ulrich Elling vom IMBA letzten Freitag auf dem Kurznachrichtendienst Twitter zur Verfügung gestellt. Links die Anzahl der Proben, die sequenziert wurden, rechts der jeweilige Anteil der Varianten. Es wird also durchaus ordentlich sequenziert und in der Zusammenarbeit mit der AGES ist Repräsentativität weitgehend gesichert, Österreich hat diesbezüglich im Vergleich zu anderen Ländern aufgeholt und diese zum Teil überholt! Fast nur BA.5, wenig BA.4 und ganz wenig BA.2.12.1 und auf der Abbildung ist BA.2.75 nicht auszumachen, also sehr selten.
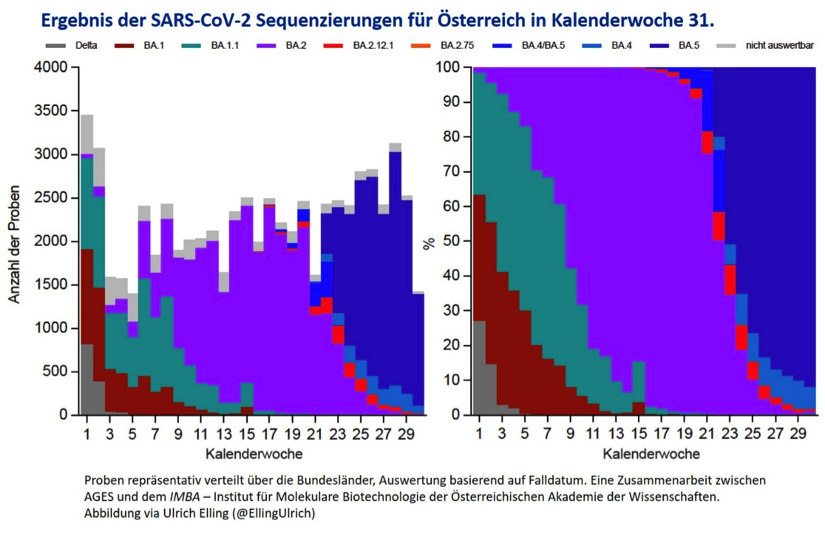
BA.2.75, eine Untervariante von BA.2, wurde erstmals im Mai 2022 in Indien beobachtet, wo bis heute der größte Anstieg der Infektionen mit BA.2.75 zu verzeichnen ist. Seit Mai 2022 ist diese Variante in 27 Ländern beobachtet worden und hat sowohl auf nationaler als auch auf internationaler Ebene aufgrund von Mutationen, die die Fähigkeit dieser Variante, sich der Immunität und/oder der Übertragbarkeit zu entziehen, beeinträchtigen können, große Aufmerksamkeit erregt.
Die Daten über diese Variante sind noch sehr spärlich, aber die geringe Zahl der Fälle, auch im gut sequenzierenden Dänemark und England, deutet nicht auf eine größere Verbreitung in der europäischen Bevölkerung hin. Zurzeit ist auch kein signifikanter Anstieg der Fallzahlen zu verzeichnen. Man kann deshalb derzeit nicht feststellen, ob BA.2.75 überhaupt in der Lage ist, BA.5 zu verdrängen.
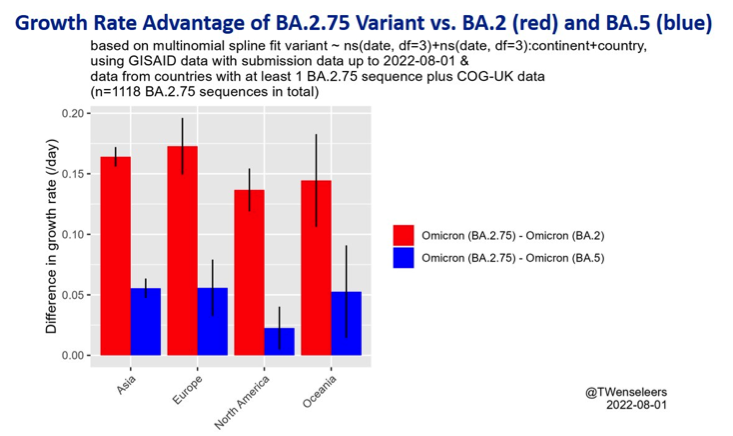
Dazu hat der Evolutionsbiologe Tom Wenseleers aus Leuven (Belgien) trotz geringer Zahlen komplexe Berechnungen angestellt, deren Validität ich nicht in der Lage bin zu beurteilen. Er kommt auf einen geringen Wachstumsvorteil von BA.2.75 gegenüber BA.5, nämlich 5% (blau in der Abbildung), und damit markant kleiner als gegenüber BA.2 (rot). Für die USA zeigen diese Berechnungen sogar noch kleinere Werte (1 entspräche dieser Skala 100%).
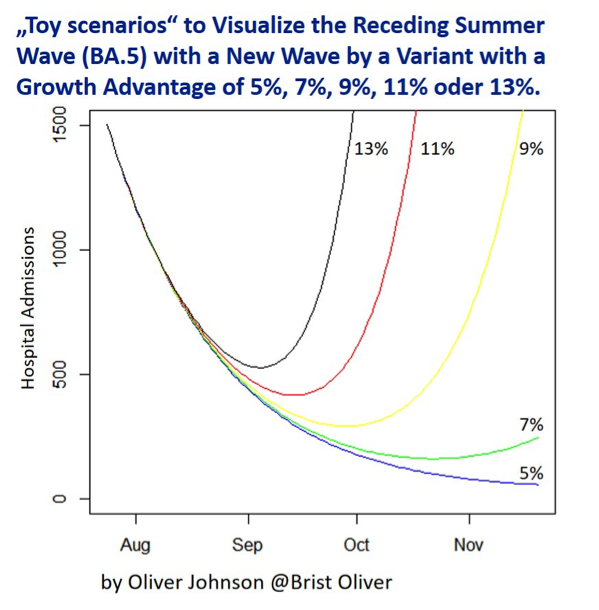
Oliver Johnson, Mathematiker der Universität Bristol, hat 5 Szenarien für jeweils unterschiedliche relative Werte eines Wachstumsvorteils einer Variante berechnet, die derzeit einen Anteil von 0,2% unter den Virusvarianten hat. Ausgangspunkt für dieses Szenarien ist ein Abfall der täglichen Krankenhausaufnahmen pro Woche um 20%. Je nach Unterschied im relativen Wachstumsvorteil, selbst wenn er von 5% bis 13% sehr klein ist, kommt es zu großen Unterschieden in Bezug auf den Zeitpunkt und die Höhe des Wiederanstiegs der täglichen Krankenhausaufnahmen. Ob Oliver Johnsons Begriff „toy scenario“ britischem Humor geschuldet ist, oder ob er damit ein synthetisches Experiment bezeichnet bleibt dahingestellt, jedenfalls taugt es, um den Abfall von BA.5 und einen möglichen Anstieg von BA 2.75 zu simulieren. Die absolute Zahl der Krankenhausaufnahmen spiegelt England Anfang August wider, der Abfall hat sich in den letzten Tagen jedoch verlangsamt. In Österreich ist die Belegung von Betten mit SARS-CoV-2 positiven Patienten in den letzten 12 Tagen um 14% gesunken. Die täglichen Aufnahmen werden nicht erfasst, das gelänge nur mit Meldepflicht der Krankenhäuser bei stationär Aufgenommenen (jetzt Labormeldepflicht), kaum jemals mit dem neuen Register. Es wäre also denkmöglich, dass es demnächst „ruhig“ bleibt.
Es bleibt also unwahrscheinlich, oder anders formuliert, es gibt bisher keine Hinweise, dass BA.2.75 eine Bedrohung darstellt. Andererseits gibt es eine Reihe von Varianten/Mutanten von BA.4/5, die sehr kleine, aber stetige Fortschritte machen und dazu beitragen könnten, dass sich der Rückgang der Covid-Fälle der Sommerwelle verlangsamt und möglicherweise dazu führt, dass die Zahl der neuen Fälle/Tag irgendwann in den nächsten Wochen ihren Tiefpunkt erreichen (Danke Glaskugel!). Interessant ist, dass diese sich entwickelnden Variationen/Mutanten geografisch konzentriert sind: BF.5 ist in Israel weit verbreitet, BA.4.6 macht in Nordamerika die Runde, während BA.5.2 derzeit hauptsächlich in Europa zu Hause ist. Andererseits ist es aber durchaus wahrscheinlich, dass wir in den nächsten 4 Wochen eine relative Atempause von Covid haben werden.
Was es so kompliziert, eigentlich fast unmöglich macht, exakte Voraussagen zu machen (inklusive ein virologisch-epidemiologisches „Ende“ der Pandemie), sind die beiden Kräfte, die da im Spiel sind:
Nachlassende Immunität und
fortgesetzte Variantenentwicklung (hauptsächlich Antigendrift)
In der Tat wird die Zahl der Infektionen aufgrund der abnehmenden Immunität und vor allem aufgrund der raschen Entwicklung und des regelmäßigen Auftretens von Varianten, die der Immunität entgehen, hoch bleiben und keine Talsohle wie in den vorigen Sommern erreichen.
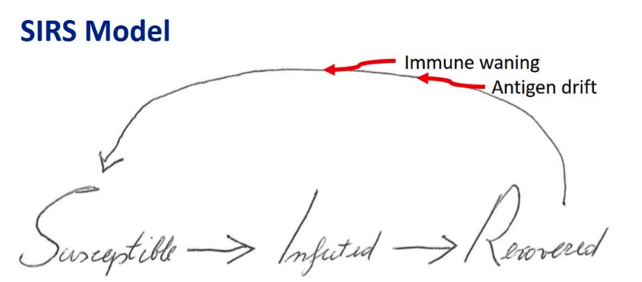
Insbesondere können wir ein SIRS-System verwenden, bei dem Individuen von Susceptible über Infected zu Recovered („Genesen“) wechseln und dann aufgrund der Abschwächung der Immunreaktionen und Antigendrift Menschen wieder anfällig („Susceptible“) für eine Infektion mit SARS-CoV-2 machen.
Bei Covid gibt es noch keine allgemein akzeptierten Schätzungen zur langfristigen Rate von R nach S zurück. Trotz der starken und kontinuierlichen Zunahme an Reinfektionen seit Anfang 2022 sind alle drei Omikron Wellen hauptsächlich durch Erstinfektionen (Infektionen bei Personen ohne vorherige Infektion) – sowohl ungeimpft, als auch geimpft – beeinflusst. Trevor Bedford, Immunologe aus Seattle, versucht sich in einer Schätzung von R nach S und bezieht sich dabei auf eine Studie aus Qatar, die einen 76% Schutz nach einer BA.1 Infektion vor einer Infektion mit BA.5 . Infektion mit einer Prä-Omikron Variante ergab nur einen sehr mäßigen Schutz (28%). Wenn das, was wir bei der Entwicklung von Omikron im Jahr 2022 gesehen haben, weitgehend die Norm bliebe, dann würde dieses Ergebnis eine Abnahme von ca. 24 % in einer Zeitspanne von ca. 6 Monaten bedeuten, oder ganz grob eine Abnahme von R→S auf einem Zeithorizont von ca. 1,8 Jahren. Das hieße wiederum, dass sich 50% jährlich neu anstecken.
Zum Vergleich: bei der Grippe wird der Zeithorizont von R auf S auf 5 Jahre geschätzt, bei den Corona-Erkältungsviren hat eine 2020 veröffentlichte Studie festgehalten, dass Reinfektion mit demselben saisonalen Coronavirus häufig 12 Monate nach der Monate nach der Infektion auftrat.
Adam Kucharski, Epidemiologe an der London School of Hygiene & Tropical Medicine geht von Daten des Office for Natioanl Statistics (ONS) aus, die sehr zuverlässig Schätzungen zur Prävalenz einer Infektion mit SARS-CoV-2 bereitstellen. Für das Jahr 2022 wird die Prävalenz zwischen 2-8% angegeben, daraus errechnet Kucharski gemeinsam mit der basalen Reproduktionsrate und modellierten Zeiten des Abfalls der Immunität, dass Menschen etwa alle 3-4 Monate wieder empfänglich werden. Dieses Modell geht vom allmählichen und exponentiellen Verlust der Immunität aus, während die Realität vom Auftreten von Varianten abhängt.
Tatsächlich hat sich mit jeder neuen Welle ein großer Prozentsatz der Bevölkerung erneut infiziert (jetzt sind es 15-20%), sodass der Frage nach dem Schweregrad eine große Bedeutung zukommt. Zu dieser Frage gehört auch Long Covid.
Die Frage ist, welcher Schaden in der Zwischenzeit entsteht, und ob es sich lohnt, diesen Schaden zu begrenzen, indem man die Spitze des Peaks durch Maßnahmen abrasiert und das Überschwappen (Overshooting) durch vorzeitiges Lockern von Maßnahmen reduziert – es gibt keine einfache Antwort. Die weltweite Sterblichkeit aufgrund von Omikron-Wellen wird seit Jahresbeginn immer noch auf 3,4 Millionen geschätzt, während die saisonale Grippe in einem ganzen Jahr ca. 375 000 Todesopfer fordert – so weit ist es also noch nicht. Entsprechend ist es auch noch nicht so weit, alle Sorge und alle Vorsichtsmaßnahmen fallen zu lassen.
P.s.: Beim Durchlaufenlassen einer Pandemie kommt es zum sogenannten Overshoot. Dabei infizieren sich und erkranken mehr Menschen, als es nach der sogenannten Herdenimmunität der Fall sein dürfte. Das kann in Österreich jetzt nicht ausgeschlossen werden.
P.p.s.: es könnte auch alles gut gehen, wenn sich die Herbstwelle verzögert, und der angepasste Zweikomponentenimpfstoff (Originalvariante + Omikron) vorher verfügbar würde.« R. Z.
Distance, hands, masks, be considerate!
Ihr Armin Thurnher
