Jetzt ist wirklich (fast) alles anders.
Seuchenkolumne. Nachrichten aus der vervirten Welt 456
Abonnieren Sie Armin Thurnhers Seuchenkolumne:
Die Pandemie-Karten werden mit Impfung und Delta-Variante neu gemischt, und wieder bleiben viele Fragen offen, sagt Epidemiologe Robert Zangerle in seiner heutigen Kolumne. Zum Beispiel, warum in Österreich das nationale Impfgremium Mischimpfungen ablehnt und auf zwei Dosen AstraZeneca beharrt, obwohl Studien längst die höhere Wirksamkeit von Mischimpfungen dokumentieren. Und wird Long Covid als die schwere Belastung erkannt, die es wirklich darstellt? A.T.
»Als würde der Umgang mit der Exponentialfunktion nicht eh schon unsere Intuition schachmatt setzen, kommen durch die Ausrollung der Impfungen noch sich verschiebende Nenner und bedingte Wahrscheinlichkeiten (auch konditionale Wahrscheinlichkeiten) dazu. Erschwerend gilt es noch zwischen Schutz vor Infektionen, zwischen symptomatischen Infektionen und schweren Krankheitsverläufen, letzteres am besten erfasst durch notwendige Krankenhausaufnahmen zu unterscheiden. Nicht genug der Komplexität: das gewohnte Verhältnis, Fälle zu Krankenhausaufnahmen zu Todesfällen, ist durch die Impfung zu großen Teilen verloren gegangen. Das war für die 3. Welle abzusehen. Am 1. März wurde hier kommentiert, dass „obwohl die Sterblichkeit der 3. Welle geringer ausfallen könnte (die Vulnerabelsten sind inzwischen besser geschützt, durch Impfung und Testen des Personals), gilt das nicht für die Auslastung der Intensivstationen, denn die 3. Welle wird die 55-75 Jährigen uneingeschränkt treffen.“ Von denen, die bei einer Covid Erkrankung am häufigsten der Betreuung in einer Intensivstation bedürfen, hatten Mitte März weniger als 3% einen vollständigen Impfschutz.
Das traf dann auch so ein, wie der Abbildung zu entnehmen ist. Auch der langsamere und geringere Anstieg der Belegung der Normalpflegebetten ist dem Schutz der Vulnerabelsten geschuldet. Ältere Menschen werden, wenn sie krank werden, eher ins Krankenhaus aufgenommen als jüngere. Ältere, gar gebrechliche Menschen kommen aber nur selten auf die Intensivstation, fast immer im Einverständnis aller Beteiligten.
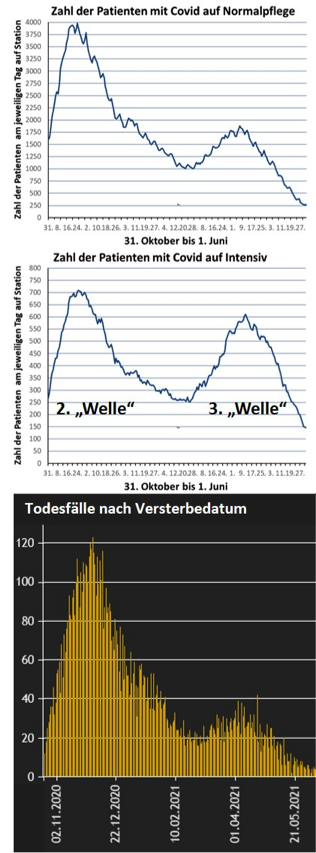
Eine Entkoppelung von Fällen zu Krankenhausaufnahmen zu Todesfällen wurde bereits im August und September wider alle epidemiologische Vernunft ins Feld geführt. Sicherlich wurden aufgrund der leichter zugänglichen Testung, das war damals ausschließlich die PCR, mehr Fälle als im Frühjahr 2020 entdeckt, weshalb die Koppelung von Fällen zu Krankenhausaufnahmen zu Todesfällen neu gewichtet werden musste. Es war aber zynisch, von einem bloßen „Labortsunami“ zu sprechen. Die Argumentation, dass jetzt alles anders sei, wurde bis zum Überdruss monatelang ständig wiederholt, letztlich in vielen Ländern. Kräfte, die Covid „kontrolliert durchlaufen“ lassen wollten, gab und gibt es ja überall. Es war immer die gleiche Leier zu hören: es sind „nur“ die Jungen, das Virus ist mutiert und harmloser, und Therapien sind viel besser .
Jetzt aber ist es tatsächlich anders. Neues Terrain wird betreten. Die Impfungen wirken. Die Entkoppelung kann man am Beispiel Großbritannien ganz gut veranschaulichen. Eine Arbeit aus Schottland konnte eine 85% höhere Rate an Krankenhausaufnahmen durch Patienten mit der Virusvariante Delta zeigen, obwohl insgesamt die Krankenhausaufnahmen durch Patienten mit Covid nur wenig anstiegen. Bewerkstelligt konnte das nur mit epidemiologischen Methoden höchsten Standards (u.a. durch sehr anspruchsvolle Altersadjustierung). Covid Fälle haben in den letzten 3 Wochen in ganz Großbritannien um das Vierfache zugenommen, die täglichen Krankenhausaufnahmen aber „nur“ um gut die Hälfte. Dahinter stecken im Wesentlichen zwei Faktoren: 1) die Fälle betreffen die jüngeren Generationen (sind weniger geimpft), die seltener schwer erkranken; 2) die Impfungen schützen stärker vor Krankenhausaufnahmen als vor symptomatischer Infektion insgesamt oder gar vor Infektion ohne Symptome. Der Schutz vor Krankenhausaufnahmen ist bereits 4 Wochen nach der 1. Impfung mit 80% sehr hoch, ganz im Gegensatz vor dem Schutz aller symptomatischer Infektionen, wo nach der 1. Impfung lediglich ein Drittel geschützt ist (siehe Tabelle).
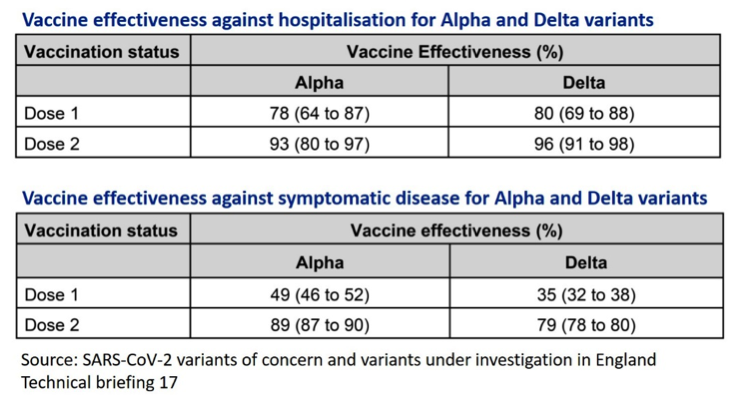
Die wesentlich größere Zahl der symptomatischen Infektionen erlaubte auch eine differenzierte Berechnung der Effektivität der Impfung nach Impfstoff: Schutz bei vollständiger Impfung durch den Impfstoff von BioNTech/Pfizer wurde mit 88%, und durch den von AstraZeneca mit 60% berechnet.
Die Zahl der Todesfälle in Großbritannien ist zuletzt ebenfalls leicht gestiegen, ähnlich wie etwa die Krankenhausaufnahmen, die absolute Zahl war aber so gering und etwaige Risikofaktoren so heterogen, dass weitere Analysen auf sich warten lassen müssen. Jedenfalls gab es bisher bei vollständig Geimpften (etwa 90 000), jünger als 50 Jahre, keinen einzigen Todesfall. In Österreich würde so eine Welle in den nächsten 3 Monaten nicht so „glimpflich“ verlaufen. Einerseits besteht ein beträchtlicher Rückstand bei den Impfungen und andererseits ist die Impfskepsis bei den Vulnerablen in Österreich im Vergleich viel größer.
In diesem Zusammenhang ist es interessant, wie rasch das nationale Impfgremium die Empfehlung aussprach, die Impfintervalle zu verkürzen, aber wie es doch unverändert auf der Zweitimpfung mit AstraZeneca besteht. Vielleicht ist das ja ein Versuch, den lockeren Zugang zum Impfzertifikat zu kompensieren. Die Modelle des nationalen Impfgremiums würden viele interessieren: Wieso hält es mit dem Aufkommen der Virusvariante Delta den Gesundheitsnutzen einer heterologen Impfung (zuerst AstraZeneca, dann mRNA Impfstoff) für die Gesamtbevölkerung für kleiner als eine 2. Impfung mit AstraZeneca ? Auf dieses Alleinstellungsmerkmal Österreichs im westlichen Europa hätten sehr viele verzichten können. Flexibilität? Leider keine, trotz inzwischen vorliegender wissenschaftlicher Evidenz für die Ebenbürtigkeit bis Überlegenheit von heterologen Impfkombinationen .
Es gilt in den nächsten Wochen die Augen auf Großbritannien zu richten, um das neu betretene Terrain mit der Entkoppelung Fälle-Krankenhausaufnahmen-Todesfälle besser zu verstehen. Diese Entkoppelung hat mehr und mehr „Long Covid“ in den Mittelpunkt gerückt. Was ist Long Covid? Long Covid, auch Post-Covid-19 oder Post-COVID-Syndrom genannt, ist eine mögliche durch das Coronavirus SARS-CoV- 2 ausgelöste Langzeitfolge samt eventuellen Komplikationen. Long Covid ist ein von Betroffenen erstellter Begriff, den Elisa Perego als Hashtag auf Twitter im Mai 2020 einer größeren Öffentlichkeit bekannt machte. Der Forschungsstand zu Long COVID ist noch mit großen Unsicherheiten behaftet.
Es gibt keine allgemein akzeptierte Definition von Long Covid. Das britische National Institute for Health and Care Excellence (NICE) definiert COVID-19 wie folgt:
akutes COVID-19 mit Symptomen in den ersten vier Wochen nach Infektion mit SARS-CoV-2,
neue oder anhaltende Symptome vier Wochen oder länger nach Beginn des akuten COVID-19, unterteilt in:
– anhaltendes symptomatisches COVID-19 für Wirkungen von vier bis 12 Wochen nach Beginn und
– Post-COVID-19-Syndrom für Effekte, die 12 oder mehr Wochen nach Beginn bestehen bleiben.
NICE definiert das „Post-COVID-19-Syndrom“ als Anzeichen und Symptome, die sich während oder nach einer COVID-19-Infektion entwickeln, länger als 12 Wochen dauern und nicht durch eine alternative Diagnose erklärt werden können. Häufig treten Kombinationen von Symptomen auf, die sich im Laufe der Zeit ändern können und sich auf fast jedes System im Körper auswirken können. Das Post-COVID-19-Syndrom kann schon vor 12 Wochen in Betracht gezogen werden.
Man versuchte auch Langzeitfolgen zu kategorisieren, allgemeine Akzeptanz dafür gibt es bislang nicht. Eine frühe Analyse des britischen National Institute for Health Research beschrieb, dass „Long Covid“ auf vier Syndrome zurückzuführen sein könnte:
dauerhafte Schädigung der Lunge und/oder des Herzens,
Post-Intensivpflege-Syndrom (generell häufig)
postvirales Müdigkeitssyndrom und
anhaltende COVID-19 Symptome
Langfristige Folgen von COVID-19 wurden zunächst bei hospitalisierten Patienten untersucht, die sechs Monate später einen enormen Anteil mit anhaltenden Beschwerden zeigten (63% Muskelschwäche oder Fatigue (schnelle Erschöpfbarkeit), relativ häufig Schlafstörungen (26%) und Angst oder depressive Verstimmung (23%). Erst viel später folgten Studien, die versuchten, das ganze Spektrum der Infektion mit SARS-CoV-2 abzudecken, wobei die Repräsentativität von deren Ergebnissen besonders dann in Frage gestellt wurden, wenn die Ergebnisse über Telefon- oder Online-Umfragen oder via App kamen. Mit solchen Methoden kann zwar schnell exploriert werden, aber die Unter- oder Überschätzung der Häufigkeit von Beschwerden ist nicht vermeidbar, weshalb es nicht verwundert, dass sehr unterschiedliche Häufigkeiten von länger als 12 Wochen anhaltenden Beschwerden berichtet werden, die von 2,3% in der Studie via App bis 37,7% aus der über Telefon oder Online Umfrage ermittelten Studie reichen. In beiden Studien zeigten Frauen ein höheres Risiko für das längere Anhalten von Beschwerden.
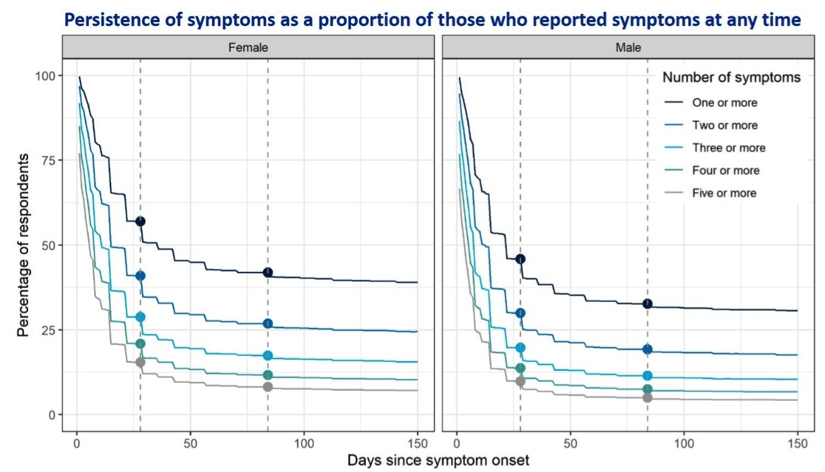
Ein paar Details aus der mit Telefon bzw. Online Umfrage durchgeführten Studie, wo über Listen des National Health zwischen September 2020 und Februar über ganz England eine halbe Million Antigentests verteilt wurden. Fast 20% von ihnen hatten positive Ergebnisse, von denen wiederum ein Drittel für die Umfragen zur Verfügung stand. Die Befragungen erfolgten retrospektiv, zuerst wurde erhoben, ob eine PCR gemacht wurde, was nicht immer mit Sicherheit beantwortet werden konnte. Dann fragte man nach den Symptomen zu unterschiedlichen Zeitpunkten. Es fehlte also nicht an Unschärfen in dieser Studie, aber ihre schiere Größe und die angewandten anspruchsvollen epidemiologischen und statistischen Methoden erlaubten dennoch wichtige Rückschlüsse. Deshalb werden hier Daten daraus vorgestellt. In der ersten Abbildung die Persistenz der Symptome nach Männern und Frauen, die strichlierten Linien zeigen 4 und 12 Wochen an.
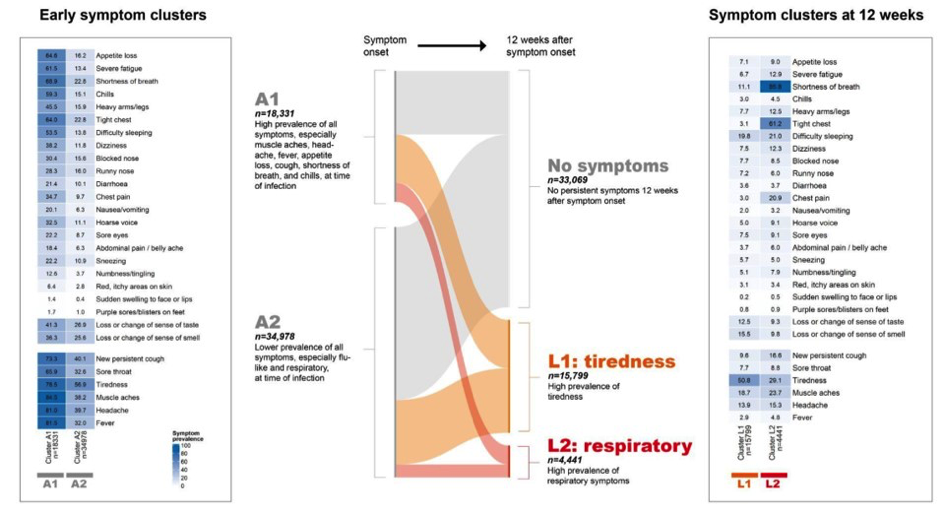
Weiters bemühte sich das Team aus dem Imperial College aus der enormen Vielfalt an Symptomen Profile zu bilden, um charakteristische Anhäufungen zu Clustern zusammen zu fassen. Dazu verwendeten sie das CLARA Tool der R Software. CLARA (Clustering Large Applications) ermöglicht, Cluster aus einem Wust an Daten, hier aus Symptomen zu bilden. Die bioinformatische Methode dabei ist die Aufteilung um Medoide (partitioning around medoids – PAM). Ein Medoid kann als das Objekt eines Clusters definiert werden, dessen durchschnittliche Unähnlichkeit zu allen Objekten im Cluster minimal ist, es ist ein am zentralsten liegender Punkt im Cluster. Medoide werden am häufigsten für Daten verwendet, bei denen ein Mittelwert oder Schwerpunkt nicht definiert werden kann. So fand das Team zwei Cluster zum Zeitpunkt Null: A1 wurde durch grippeähnliche Symptome (Muskelschmerzen, Kopfschmerz, Fieber, Appetitverlust, Schüttelfrost) und Atembeschwerden (Kurzatmigkeit, Engegefühl in der Brust, Husten) charakterisiert. Annähernd doppelt so viele Patienten befanden sich im Ausgangscluster A2, das einfach durch eine geringere Anzahl an grippeähnlichen Symptomen oder Atembeschwerden gekennzeichnet ist (Siehe nächste Abbildung). Zwei stabile Cluster konnten zum Zeitpunkt 12 Wochen identifiziert werden. Cluster L1 („tiredness cluster“) wies selbstredend ein hohes Vorkommen an „Müdigkeit“ auf, gleichzeitig gehäuft auch Muskelschmerzen, Schlafstörungen und Kurzatmigkeit. Cluster L2 („respiratory cluster“) bestand aus einer kleineren Subgruppe (4400 Individuen), die sehr häufig über Kurzatmigkeit und über Engegefühl in der Brust, aber auch über Brustschmerz klagten. Im Cluster L2 gab es einen größeren Anteil mit schweren Symptomen im Vergleich zum Cluster L1 zum Zeitpunkt Null (43.5% gegenüber 27.4%).
Diese und andere Studien (hier und hier) identifizierten folgende Risikofaktoren für das gehäufte Auftreten von Long Covid
Alter – insbesondere über 50 Jahre
Geschlecht – Frauen (v.a. in der jüngeren Altersgruppe)
Übergewicht
Chronische Lungenerkrankungen, insbesondere Asthma
Mehr als fünf Symptome in der ersten Woche der COVID-19-Infektion (z. B. Husten, Müdigkeit, Kopfschmerzen, Durchfall, Verlust des Geruchssinns)
Sehr empfehlenswert, um sich in diesem Dickicht orientieren zu können, sind Protokolle von acht Menschen, die ihre Geschichte mit Long Covid dem Projekt Es ist nicht vorbei der Süddeutschen Zeitung anvertrauten. Hier Auszüge aus dem Protokoll zur 54-jährigen Ute Bauer-Vollbracht aus Mechterstädt in Deutschland: „Anfang April 2020 hat man bei mir eine gedeckte Perforation entdeckt, ein Loch im Darm, und ich war eine Woche im Krankenhaus. Dort muss ich mich mit Corona infiziert haben. Manche Leute haben danach gesagt: „Du bist ein Sonderfall, du warst ja vorerkrankt.“ Das hat mich wütend gemacht. Ein Paar, mit dem mein Mann und ich früher Motorrad gefahren sind, zählt deshalb nicht mehr zu unseren Freunden. Ich war damals ja auch gesund, habe draußen den Garten gemacht, und am nächsten Tag war ich zu nichts mehr fähig … An meinen zweiten Krankenhausaufenthalt, diesmal wegen Corona, kann ich mich kaum erinnern. Ich hatte eine Lungenentzündung, hohes Fieber … Nach einer Woche konnte ich wieder nach Hause. Es ging mir recht schnell wieder gut, und nach zwei Wochen habe ich wieder gearbeitet … Aber im August wurde ich jeden Tag schwächer…hatte Kopfschmerzen, Wortfindungsschwierigkeiten, Atemnot, der Körper schmerzte immer mehr. Jeden Satz musste ich dreimal lesen. Seither weiß ich, warum eine Treppe ein Geländer hat. Den Geschirrspüler auszuräumen, war für mich dramatisch … Seit Mitte September bin ich krankgeschrieben. Bis heute. Immer wieder kommt etwas Neues. Als wäre das Virus immer noch nicht ganz draußen aus meinem Körper. Irgendwann werde ich wieder arbeiten können.“
Long Covid ist eine schreckliche Belastung für die Betroffenen und für ihr Umfeld, aber auch für die Versorgungsstrukturen unseres Gesundheitssystems und letztlich ganz allgemein für die Gesellschaft. Es erinnert die Situation an das Frühjahr 1985, als der damalige Gesundheitsminister Kurt Steyrer (er unterlag Kurt Waldheim um das Präsidentenamt) alle Hautabteilungen (zuständig für Geschlechtskrankheiten) in einem Erlass aufforderte, Beratungsstellen für AIDS einzurichten. Etwas Vergleichbares ist jetzt nicht passiert.
Je weniger Menschen sich mit SARS-CoV-2 infizieren, desto weniger Patienten entwickeln Long Covid. In den randomisierten Zulassungsstudien für die Zulassung der Impfstoffe gegen Covid wurde bei über 100 000 Probanden kein einziger Fall von Long Covid beschrieben. Überhaupt keine Daten gibt es zur Entwicklung von Long Covid bei der seltenen Konstellation einer Infektion mit SARS-CoV-2 trotz Impfung („Durchbruchsinfekton“). Logisches Fazit: Je niedriger die Inzidenzen und je mehr Menschen geimpft sind, umso weniger Long Covid.
PS.: Morgen (oder übermorgen?) geht es zu Long Covid weiter.« R. Z.
Distance, hands, masks, be considerate!
Ihr Armin Thurnher
