Wann ist der Corona-Spuk endlich vorbei?
Seuchenkolumne. Nachrichten aus der vervirten Welt 336
Abonnieren Sie Armin Thurnhers Seuchenkolumne:
Heute berichtet Epidemiologe Robert Zangerle über die Wirkung von Impfstoffen auf Mutationen des Virus. Er gibt einen Überblick, wer sich hierzulande mit diesen Mutationen beschäftigt, worin die Gefahren und die Chance bei deren Bekämpfung bestehen, und welche Chance das Land Tirol hat. AT
»Ein Virus verschwindet, wenn es keine neuen Opfer mehr findet. Wenn der Abstand zwischen zwei Menschen so groß ist, dass der Erreger nicht überspringen kann. Das kann im Inneren von schlecht belüftenden Räumen und/oder wo sich viele Menschen aufhalten, trotz Schutzmaßnahmen oft nicht erreicht werden, weshalb zusätzliche Maßnahmen wie das häufige Testen eingesetzt werden, um mehr Aktivitäten des Alltags bewältigen zu können. Das funktioniert in den meisten Ländern der Welt so recht und schlecht, und selbst dort, wo es „ordentlich“ funktioniert, gibt es Rückschläge, wie jetzt beim Australian Open Tennisturnier und in Auckland, Neuseeland, zu beobachten ist. Das Virus verschwindet aber auch, wenn die Menschen immun geworden sind – sei es, weil sie bereits erkrankt waren oder ihr Immunsystem gelernt hat, das Virus über eine Impfung zu kontrollieren. Ein großes Stück, aber noch längst nicht die ganze Wegstrecke wird zurückgelegt sein, sobald die so genannten vulnerablen Gruppen, Ältere, Menschen mit Erkrankungen („Vorerkrankungen“), die ein höheres Risiko für einen schwereren Krankheitsverlauf haben, geimpft sein werden. Wenn diese Gruppen nicht mehr schwer erkranken werden, droht keine Überlastung des Gesundheitssystems mehr. Dann aber gilt es besonders auf der Hut zu sein, dass die Regierung nicht zum wiederholten Male vorzeitig Lockerungen („Solutio präcox“), durchzieht. Großsprecherisch angekündigt hätte sie es bereits. Es fehlt nur das Datum. Bitte nicht!
Zuvor sollten alle eine Chance auf eine Impfung erhalten, weil auch Jüngere, selten sogar Kinder, teilweise mit Long Covid kämpfen, weshalb es wichtig wird, alle Altersgruppen zu impfen. Nur so könnte bei Covid-19 die Gesellschaft jemals überhaupt in einen Zustand der kollektiven Abwehrkraft kommen, weithin als Herdenimmunität bezeichnet. Ob das erreicht werden kann, ist derzeit offen, auch, weil das Ausmaß der schützenden Wirkung vor einer Infektion und damit der Möglichkeit der Weitergabe des Virus trotz Impfung nicht bekannt ist. Die bisher spärlichen Nachrichten dazu machen optimistisch. Allerdings wird bei einer relativ hohen Impfrate Covid-19, auch ohne Herdenimmunität, immer weniger von einer gewöhnlichen Grippewelle zu unterscheiden sein. Wenn sich überhaupt so viele Menschen impfen lassen mögen, wird jetzt vorzeitig beklagt. Die Bereitschaft zur Impfung wird stetig wachsen, sobald das Impfprogramm im späten Frühjahr/Sommer so richtig ins Laufen kommt. Mit der derzeitigen Konzeption würde das zwar nicht gelingen, aber ausreichender Druck wird die Verantwortlichen schon zu Optimierungen in der Impflogistik zwingen, sodass die Durchimpfung der Bevölkerung funktionieren kann. Im Spätherbst könnten dann ausreichend viele Menschen gegen Sars-CoV-2 geimpft sein.
Anders könnte es jedoch ausschauen, wenn sich die ansteckenderen Virusvarianten durchsetzen. Dann wird es nicht nur schwerer, nach und nach die Maßnahmen gegen Covid-19 zurückzunehmen, sondern es müssen sich auch mehr Menschen impfen lassen, um zumindest Teilimmunität zu erreichen. Unter solchen Umständen werden zur Erreichung von Herdenimmunität Raten von 80% und sogar darüber genannt. Bei der Virusvariante B.1.351 wird das ganz besonders klar, weil (vor allem) deren Mutation E484K zu einer Abschwächung der Bindung und damit der Wirkung von Antikörpern führt, egal ob sie jetzt durch eine natürliche Infektion mit SARS-CoV-2 oder durch eine Impfung entstanden sind. Auch die therapeutische Gabe von Antikörpern (rekonvaleszente Seren oder monoklonale Antikörper) wirkt nicht oder sehr eingeschränkt, siehe Tabelle.
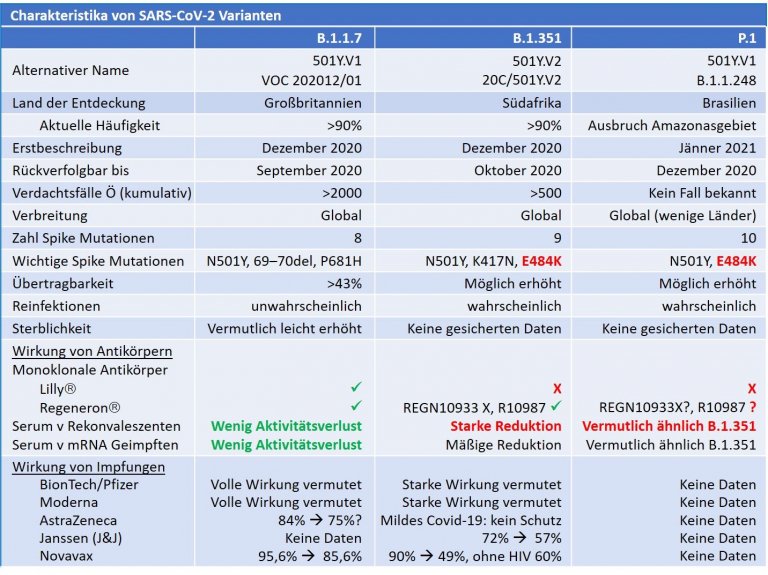
Viel Unklarheit gab es zur Wirkung des Impfstoffes von AstraZeneca aufgrund einer Studie in Südafrika, die am 12. Februar, zwar noch nicht begutachtet, veröffentlicht wurde. In dieser relativ sehr kleinen Studie wurden bei lediglich 42 Personen milde bis mäßig schwere Infektionen mit SARS-CoV-2 beobachtet, von denen 39 durch die Virusvariante B.1.351 hervorgerufen wurden. Von diesen 39 hatten 20 (von 714) das Placebo und 19 (von 750) den Impfstoff erhalten. Also leicht ersichtlich, dass der Impfstoff keine Wirkung hatte (deshalb auch das riesige Konfidenzintervall von -76,8% bis 54,8%, bei einer rechnerischen Wirksamkeit von 10,4%). Es wurden keine schweren Verläufe in dieser Studie beobachtet, woraus jedoch keine Schlussfolgerung gezogen werden kann, weil bei der kleinen Zahl von 39 Infektionen bei den vorwiegend jungen Studienteilnehmern, die im Mittel 31 Jahre alt waren, schwere Infektionen ohnehin kaum zu erwarten gewesen wären. Das Resultat wurde spezifisch für die Virusvariante B.1.351 interpretiert, weil eine andere, umfangreichere Studie vor dem Auftreten dieser Variante, ebenfalls in Südafrika, eine Wirksamkeit des AstraZeneca Impfstoffs von 75% zeigte.
So ein Resultat veranschaulicht auch die prinzipiellen Schwierigkeiten, bei Kindern die Wirksamkeit einer Impfung zu beweisen. Da deren Verläufe häufig sehr mild verlaufen, würde es Studien mit einer sehr großen Fallzahl und längerer Dauer benötigen. Das ist praktisch nicht durchführbar, weshalb in solchen Studien lediglich Sicherheit und immunologische Phänomene wie die Herausbildung neutralisierender Antikörper untersucht werden. Für solche Fragestellungen können die Studien vergleichsweise klein gehalten werden. Eine Studie mit 600 Kindern im Alter zwischen 6 und 17 Jahren hat AstraZeneca gerade angekündigt, 300 Kinder erhalten Placebo, 300 Kinder Impfstoff. Ähnliche Studien bei Kindern ab 12 Jahren haben BioNTech/Pfizer und Moderna gerade begonnen.
Die andere große Lücke für alle Impfstoffe ist die Überprüfung von Sicherheit und Wirksamkeit bei schwangeren und stillenden Frauen. Die Harvard School of Public Health hat Anfang 2021 ein Register zur Dokumentation von 5000 Schwangerschaften eingerichtet, das COVID-19 Vaccines International Pregnancy Exposure Registry (C-VIPER), um solche Fragen beantworten zu können. Schwangere und stillende Frauen werden aus klinischen Studien explizit ausgeschlossen („protection exclusion“). Immer wieder entsteht dann ein ethisches Dilemma wenn, so wie bei Covid-19, ein vermutlich leicht erhöhtes Risiko für Komplikationen besteht. Die Auflösung dieses Dilemmas kann dann nur in individueller Nutzen-Risiko-Abwägung erfolgen.
Die Impfstudien von BioNTech/Pfizer und Moderna waren vor dem Aufkommen der neuen Virusvarianten weitgehend abgeschlossen, sodass es keine direkten Daten zur Wirksamkeit bei den neuen Varianten geben kann, sondern nur indirekte Daten aus dem Labor. Da gibt es inzwischen eine ganze Reihe, zuletzt auch mit den echten Variantenviren und nicht nur mit dem gängigen virologischen Modell der Pseudovirionen, die in diesem Fall Teile vom SARS-CoV-2 Genom (typischerweise das Stachelprotein) eingebaut haben. Sie alle zeigen weitgehend erhaltene neutralisierende Eigenschaften von Antikörpern, gewonnen von geimpften Personen gegen B.1.1.7 und eine 3-6-fache Einschränkung (selten bis zu 10%) von neutralisierenden Antikörpern gegen B.1.351. Fazit aus diesen Studien: Es wird mit einer starken Wirkung dieser Impfstoffe bei den neuen Varianten gerechnet.
Die Gruppe um Genomik-Experten Ulrich Elling vom Institut für Molekulare Biotechnologie (IMBA) der Österreichischen Akademie der Wissenschaften und Luisa Cochella vom Institut für Molekulare Pathologie (IMP), beide am Biocenter Vienna, sequenziert mit einer eigenen, neuen Methode, die sie selbst entwickelt haben, inzwischen eine auch im internationalen Vergleich große Zahl von SARS-CoV-2, sodass in Österreich ausreichend Daten unmittelbar zur Verfügung stehen sollten.
Wesentlich weniger sequenzieren die Sektion Virologie der Medizinischen Universität Innsbruck und die Arbeitsgruppe um Andreas Bergthaler vom Research Center for Molecular Medicine of the Austrian Academy of Sciences (CeMM). Letztere sequenzieren das gesamte Genom und können mit dieser extrem aufwändigen Arbeit bis zu 400 Sequenzierungen pro Woche bewältigen. Das ist aber wichtig, um die Evolution des Virus besser verstehen zu lernen. Der umständliche Fluss der Daten , zurück zum Einsender, dann ins Epidemiologische Meldesystem, ist im Augenblick nicht zu umgehen, sollte aber von Tag zu Tag ein wenig flotter werden. Die AGES hat schon begonnen, auf diese Weise gewonnene Daten zu präsentieren. Noch gibt es leichte Ungereimtheiten, wenn die Ampelkommission Verbreitungen von „gesicherten Verdachtsfällen“ mit 43% in Wien und 56% im Burgenland angibt, die nicht nachvollzogen werden können.
Informationen zur Verbreitung der Mutationen werden inzwischen auch vom Prognosekonsortium herangezogen. Am Beispiel Burgenland, wo der Anteil der Gesamtfälle, die auf Mutationen getestet wurden, österreichweit am höchsten ist (AGES macht Diagnostik für Burgenland!), wurde für B.1.1.7 eine Reproduktionszahl Reff von 1,23 berechnet, während zur gleichen Zeit (!) für das „bisherige Virus“ ein Reff von 0,86 berechnet wurde (Unterschied 44%!). Also Zahlen, wie sie fast gleich für die Schweiz und Dänemark berechnet wurden. Eine genauere Inspektion der Zeitreihen zeigt jedoch, dass der stärkste Anstieg von Kalenderwoche 1 auf Kalenderwoche 2 erfolgte, was auf (vorübergehende?) Probleme der Repräsentativität (Cluster, optimiertes Contact tracing von Verdachtsfällen mit „Mutationen“) schließen lässt, weshalb dem Prognosekonsortium „eine Prognose der Ausbreitung der Varianten über mehrere Wochen hinweg nicht sinnvoll machbar“ schien. Aufgrund von Modellen aus der Schweiz und Dänemark (gewonnen mit den vielen Daten aus Sequenzierungen) muss man davon ausgehen, dass B.1.1.7 Anfang März die vorherrschende Virusvariante im Osten Österreichs sein wird. Allerdings könnte man aufgrund der Daten aus dem Burgenland zwischen Kalenderwoche 2 und 5 einwenden, dass die Kurve nicht so steil ansteigen könnte. Trotzdem: Was zu erwarten sein wird, bei Reff >1 und „immer noch“ erhöhten Fallzahlen, soll hier nicht wiederholt werden, kann aber zur Genüge studiert werden
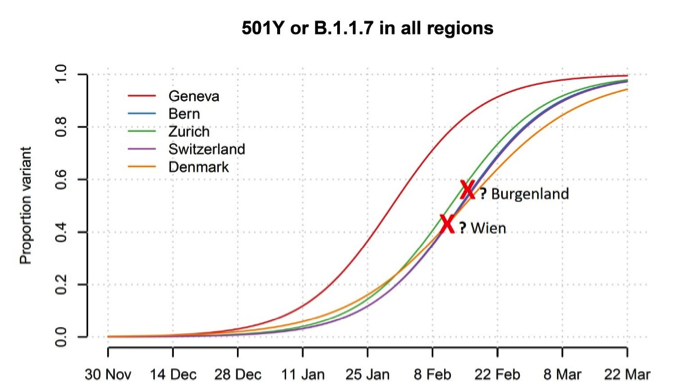
Was jetzt? B.1.351 oder B.1.1.7? Was ist jetzt wichtiger? Die Sorge, die von B.1.351 verursacht, ist ausreichend dokumentiert. Die Ausbreitung von B.1.351 in Tirol ist laut Prognosekonsortium „momentan zu gering, um für den Betrachtungszeitraum der Fallprognose und Kapazitätsvorschau maßgeblich zu sein“. Die Häufigkeit dieser Variante in Tirol wird bis auf 10% geschätzt, allerdings ist die Verbreitung sehr heterogen (Bezirk Schwaz 65%, Bezirk Kufstein 20%), sodass das Gerede von Tirol schon einmal krass ungenau ist. Nach Ulrich Elling vom IMBA ist das Erkennen der B.1.351-Cluster in Tirol „purem Glück geschuldet“
Sicher, die AstraZeneca Impfung im Bezirk Schwaz ist zu überdenken, aber für ganz Tirol gilt das nicht. Deshalb verwundert es , dass Ärztekammer, Universitätsklinik und die Medizinische Universität Innsbruck behaupten, „von unserer Seite wurde bereits mehrfach, sowohl an die Landes-, als auch an die Bundesregierung appelliert, die besondere Situation in Tirol differenziert zu betrachten und dies in der Impfstoffzuteilung zu berücksichtigen“, und so ungewollt im bereits abgepfiffenen Match „Tirol vs. Österreich“ in die Verlängerung gehen wollen.
Dieses Match hat Einiges zugedeckt, z.B. dass sich die militanteren Vertreter einer „kontrollierten“ Durchseuchungspolitik („konzeptloses Köchelkonzept“) innerhalb der österreichischen Wirtschaft zu Wort meldeten, was durch die dominierende Duftnote von Tiroler Lokalkolorit unkenntlich wurde. So ganz nebenbei trainieren einige ganz offensichtlich für die Europameisterschaften im „Sich selbst ins Knie schießen“. Zugedeckt hat dieser Konflikt aber vor allem auch die Gefahr, die von der Virusvariante B.1.1.7 ausgeht. Dabei ist die Vermittlung dieser Gefahr kein leichtes Unterfangen, weil es aufgrund fallender Fallzahlen insgesamt nicht zu einer absoluten Zunahme dieser Varianten kommen muss, sondern nur zu einer Zunahme ihres Anteils an den gesamten Virusvarianten. Das allein ist aber schon gefährlich, weil bei unbedachten Lockerungsschritten dann sehr schnell eine explosive Situation eintreten kann. Genau das, in Kombination mit sehr unterschiedlicher regionaler Verteilung, macht die Diskussion in Tirol noch schwieriger.
Ist B.1.351 eigentlich gleich ansteckend wie B.1.1.7? Zu B.1.351 gibt es ganz wenige Daten, eine einzige Arbeit aus England existiert, sie berechnet eine um 56% höhere Übertragbarkeit für B.1.351. In vielen Ländern beobachtet man zwar eine Zunahme von B.1.351, aber bislang viel weniger häufig als bei B.1.1.7 . Man hat den Eindruck, dass B.1.351 meist in Reise-assoziierten Clustern gefunden wurde, die eingegrenzt werden konnten. Es könnte also sein, das B.1.351 nur wenig ansteckender als die bisherigen Virusvarianten ist, dass aber aufgrund der eingeschränkten Bindung von Antikörpern Reinfektionen sehr wahrscheinlich sind. Hinweise für Reinfektionen bestätigte zuletzt auch die WHO.
Angenommen, wir haben eine Virusvariante V1, die von Natur aus ansteckender ist und eine andere Variante V2, die bei Personen mit Immunität viel leichter zu einer Reinfektion führen kann . Welche Variante verbreitet sich leichter? Man kann natürlich einfach den Reproduktionsfaktor berechnen, aber zum Verständnis für eine Antwort schauen wir die vier Komponenten an, die einen Reproduktionsfaktor ausmachen (hat nichts mit der Berechnung zu tun): 1) D, Dauer der Infektion, 2) E, Exposition (Gelegenheit für Kontakte) 3) T, Transmissions- bzw. die Übertragungswahrscheinlichkeit eines Kontaktes und 4) S, die Suszeptibilität (Empfänglichkeit) für eine Infektion.
R = D + E + T + S
In der Grafik ist die Annahme V1 1,5 x leichter übertragbar als V2, und V2 reduziert den Schutz durch Immunität um 30%. Dann wird ab einer Immunität von 40% V2 leichter übertragbar als V1.
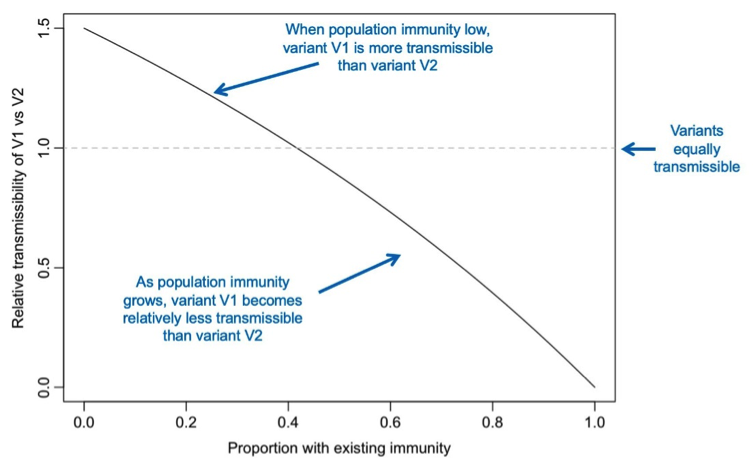
Bei niedriger Immunität (durchgemachte Infektionen, Impfung) ist die Variante V1 logischerweise leichter übertragbar als V2, während bei steigender Immunität V1 weniger leicht übertragbar als V2 wird. Es können also mit Varianten, die per se gar nicht ansteckender sind, Szenarien entstehen wo dies doch der Fall wird. Es wurde damit gerechnet, dass das SARS-CoV-2 auf „Reinfektionsmodus“ schalten könnte.
Aus diesem Grund tritt Ulrich Elling vom IMBA dafür ein, die Evolution dieses Virus möglichst zu verlangsamen. Denn diese könnte im schlimmsten Fall dazu führen, „dass die bisherigen Impfungen zum ,Rohrkrepierer‘ werden“. Die Evolution dieses Virus möglichst verlangsamen? Infektionsgeschehen reduzieren! Deshalb blickt derzeit auch die wissenschaftliche Welt auf Tirol. Die besorgniserregende Situation dort müsste mit sehr intensivem Contact-Tracing zu entschärfen sein. Wenn jeder einzelnen Ansteckung nachgegangen wird, als wäre sie der nächste Superspreader-Fall. Dafür muss Tirol jetzt viele Ressourcen zur Verfügung stellen, um sehr sorgfältiges Arbeiten zu ermöglichen. Zuletzt wurde ein Zusammenhang zwischen dem ersten Fall in Tirol mit B.1.1351 und einem Rückkehrer aus Südafrika berichtet. Man weiß nicht, soll man sich freuen, weil die Quelle ausgemacht wurde, oder soll man sich ärgern, weil es so lange dauerte? Wenn Tirol das jetzt ordentlich macht, könnte es sich nicht nur rehabilitieren, sondern sogar zum Vorbild werden. Weil solche Situationen wiederkehren werden.
Etwas wurde bei der Variante in Tirol auch klar: Solange die Pandemie nicht überall unter Kontrolle gebracht wird, ist sie nirgends sicher unter Kontrolle. Die Verteilung von Impfstoff auf der ganzen Welt ist also nicht nur eine Frage der Gerechtigkeit, sondern auch der globalen Sicherheit.« R. Z.
Distance, hands, masks, be considerate!
Ihr Armin Thurnher
